Д.м.н. Л.И. Алексеева
Институт ревматологии РАМН, Москва
Остеоартроз (ОА) - это гетерогенное заболевание, с наибольшей частотой встречающееся у людей старше 60 лет и характеризующееся выраженным болевым синдромом и нередко наличием воспалительных признаков, приводящими больного к врачу. Боль представляет собой самый частый симптом при остеоартрозе , поэтому лечение заболевания направлено, в первую очередь, на уменьшение болевого синдрома и, как результат этого, улучшение функции сустава. У 10-30% больных остеоартрозом развивается различной степени нетрудоспособность, поэтому возможность воздействовать на естественное течение заболевания имело бы большое социальное и экономическое значение. Традиционное лечение остеоартроза заключается прежде всего в управлении болевым синдромом, которое начинается с различных нефармакологических методов, включающих образование больных, физическую терапию, чрескожную стимуляцию и другие. Однако при недостаточной эффективности нефармакологических методов лечения требуется назначение лекарственной терапии. Действие большинства лекарственных средств направлено, в первую очередь, на лечение симптомов болезни, хотя некоторые из них рассматриваются, как препараты, влияющие на катаболические и анаболические процессы, происходящие при повреждении хряща. Эти лекарства классифицируются, как препараты, модифицирующие симптомы болезни. Выбор препаратов, подбор комбинации различных методов лечения остаются строго индивидуальными. Знание механизмов действия, эффективности, противопоказаний при назначении препаратов, профиля безопасности лекарств чрезвычайно важно.
Несмотря на относительно длительный период применения лекарственных средств, остается большое количество вопросов относительно симптоматического лечения . Иерархически первое место занимают анальгетические препараты. Впервые использование ацетаминофена при остеоартрозе рекомендовали Bradley с соавт. , которые показали, что прием 4,0 г ацетаминофена в день был сравним по эффективности с двумя дозами ибупрофена (1200 мг и 2400 мг) у больных с остеоартрозом коленных и тазобедренных суставов, а переносимость препарата была лучше. Изучение механизма действия препарата выявило наличие высокой анальгетической, жаропонижающей и небольшой противовоспалительной активности . In vitro высокие дозы ацетаминофена ингибировали синтез простагландинов . Ацетаминофен, по-видимому, влияет на центральную нервную систему через ингибицию синтеза простагландина Е2 и не оказывает действия на синтез простагландинов в периферических тканях .
Дальнейшее изучение ацетаминофена с точки зрения его эффективности, риска развития побочных реакций, а также стоимости лечения , показало преимущество его применения у больных остеоартрозом с легким и умеренным болевым синдромом, но было отмечено, что клиническая эффективность выше у нестероидных противовоспалительных препаратов (НПВП) . Кроме того, появились данные о гепатотоксичности и потенциальном повреждающем действии ацетаминофена на почки , в связи с чем обращается внимание на то, что при приеме около 60 г алкоголя в день доза ацетаминофена не должна превышать 2,0 г в сутки. Преимущество препарата перед другими анальгетическими средствами заключается в его низкой токсичности для желудочно-кишечного тракта (ЖКТ), однако у больных с выраженным болевым синдромом, с наличием воспаления анальгетики оказываются недостаточно эффективными и требуется назначение .
Нестеройдные противовоспалительные препараты , обладая противовоспалительными, анальгетическими и жаропонижающими свойствами, широко используются для уменьшения боли, синдрома "геля", улучшения функции суставов у больных остеоартрозом . Выбор НПВП обычно основывается на мнении врача. В терапевтических дозах клиническая эффективность нестероидных противовоспалительных препаратов примерно одинаковая, однако индивидуальный ответ на препараты широко варьирует . На различия в клинической эффективности также оказывают влияние фармакокинетические, фармакодинамические и метаболические свойства препаратов . И хотя вариабельность ответа можно объяснить (частично) адсорбцией, распределением и метаболизмом препарата , наиболее важная причина разной эффективности лежит, по-видимому, в потенциальных различиях механизма действия лекарств .
Большинство нестероидных противовоспалительных препаратов представляют собой слабые органические кислоты и полностью адсорбируются при пероральном приеме, около 95% принятого препарата связывается с сывороточным альбумином, поэтому гипоальбуминемия, особенно у пожилых людей с хроническими соматическими заболеваниями, может приводить к повышению концентрации нестероид в сыворотке и, как следствие этого, к увеличению токсичности. Прием нестероидных противовоспалительных препаратов вместе с пищей может уменьшить его адсорбцию, как например, это показано для напроксена, адсорбция которого в этих условиях снижается на 16%. метаболизируются в основном в печени и экскретируются с мочой, что необходимо учитывать при назначении этих препаратов больным с нарушениями функции печени или почек. Концентрация препаратов в плазме широко варьирует и зависит от клиренса в почках и скорости метаболизма.
Определенное значение для объяснения различных клинических эффектов имеет время нахождения препаратов в плазме, согласно которому нестероидные противовоспалительные препараты подразделяются на "коротко- и длительноживущие".
Противовоспалительная и анальгетическая активность нестероидных противовоспалительных препаратов связана с уменьшением продукции простагландинов Е. Показано также, что нестероидные противовоспалительные препараты ингибируют образование простациклина и тромбоксана, оказывая комплексное действие на сосудистую проницаемость и агрегацию тромбоцитов. Противовоспалительное действие нестероидных противовоспалительных препаратов обусловлено, по-видимому, подавлением активности циклооксигеназы (ЦОГ) - основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Существуют, по крайней мере, две изоформы ЦОГ. И хотя аминокислотная последовательность их на 60% идентична, они представляют собой продукт двух разных генов. ЦОГ-1 регулирует нормальные клеточные процессы и стимулируется гормонами или факторами роста. ЦОГ-1 экспрессируется на большинстве тканей организма и в различной степени ингибируется всеми нестероидные противовоспалительные препараты , поэтому многие побочные реакции со стороны желудочно-кишечного тракта объясняются именно этой ингибицией .
Другая изоформа, ЦОГ-2, которая обычно не определяется в тканях, экспрессируется при воспалении и также ингибируется всеми существующими в большей или меньшей степени, а также глюкокортикостероидами , что отличает ее от ЦОГ-1.
На основании этих данных была создана новая группа препаратов - специфических ингибиторов ЦОГ-2, к которым относятся целекоксиб и рофекоксиб, примерно в 300 раз более эффективно подавляющие ЦОГ-2 по сравнению с ЦОГ-1 . Клинические исследования при ОА показали, что оба препарата оказывали влияние на боль, сравнимое с действием напроксена, ибупрофена и диклофенака, и почти не оказывали повреждающего действия на слизистую желудочно-кишечного тракта и агрегацию тромбоцитов .
Вместе с тем, накапливаются данные о том, что противовоспалительное и анальгетическое действие нестероидных противовоспалительных препаратов не объясняется только ингибицией ЦОГ. Предполагают, что нестероидные противовоспалительные препараты ингибируют активацию и хемотаксис нейтрофилов и уменьшают продукцию токсических кислородных радикалов в стимулированных нейтрофилах , тормозят активность фактора транскрипции NF-kB, таким образом ингибируя стимуляцию синтетазы оксида азота .
Кроме того, нестероидные противовоспалительные препараты , являясь ингибиторами простагландинов, которые, как предполагают, ингибируют апоптоз (программированная гибель клеток), могут способствовать нормализации жизненного цикла клеток в очаге воспаления .
Арахидоновая кислота подвергается действию не только ЦОГ, но и 5- и 12-липооксигеназ. К настоящему времени накапливаются данные о том, что механизм развития нестероидных противовоспалительных препаратов -индуцированных гастропатий может включать альтернативные процессы превращения арахидоновой кислоты в лейкотриены под воздействием 5-липооксигеназы (5-ЛОГ). Это послужило поводом для создания новой группы препаратов , способных ингибировать ЦОГ-1 и ЦОГ-2. Первое исследование такого препарата - ликофелона (200 мг х 2 раза в день) проведено у 148 больных ОА в сравнительном испытании с напроксеном (500 мг х 2 раза в день) и плацебо . Ликофелон оказался равным по эффективности нестероидным противовоспалительным препаратам , исключительно хорошо переносился и не вызывал поражения желудочно-кишечного тракта.
Таким образом, изучение механизмов действия нестероидных противовоспалительных препаратов привело к созданию новой классификации препаратов , основанной на селективности действия в отношении ЦОГ, позволяющей врачу индивидуально подобрать наиболее эффективный и безопасный препарат .
Многочисленные контролируемые исследования свидетельствуют о достоверно более высокой эффективности нестероидных противовоспалительных препаратов по сравнению с плацебо, поэтому при выборе препарата необходимо учитывать его безопасность, влияние на хрящ, а учитывая возраст больных остеоартрозом , и наличие большого числа сопутствующей патологии, сочетаемость с другими средствами.
Общие принципы применения нестероидных противовоспалительных препаратов при остеоартрозе заключаются в использовании минимальной эффективной дозы, приеме одновременно не более одного нестероидного противовоспалительного препарата , отмене препарата при отсутствии боли и оценке эффективности лечения через 2-4 недели от начала приема.
При остеоарторозе наиболее оптимальными считаются "короткоживущие" препараты: ибупрофен, диклофенак, кетопрофен. Применяемые при остеоартрозе дозы препаратов обычно ниже, чем при воспалительных заболеваниях суставов. Для быстрого купирования болевого синдрома назначаются препараты с высокой анальгетической активностью: калиевая соль диклофенака (Раптен рапид). Препарат оказывает стойкий анальгетический эффект значительно быстрее и продолжительнее, чем натриевая форма диклофенака и другие нестероидные противовоспалительные препараты . Кроме того, препарат обладает минимумом побочных эффектов по сравнению с ибупрофеном и индометацином. Раптен рапид может быть также рекомендован для вводной терапии для купирования боли с последующим переходом на другой анальгетик. Уменьшение болевого синдрома на фоне лечения нестероидного противовоспалительного препарата отмечается примерно у 60-70% больных остеоартрозом . Вместе с тем индивидуальные различия в эффективности нестероидных противовоспалительных препаратов колеблются в широких пределах, поэтому на первое место выходит не только подбор наиболее эффективного препарата (Раптен рапид и др.), но и оценка реальных различий в токсичности препаратов .
Наиболее клинически значимыми являются побочные реакции со стороны желудочно-кишечного тракта, их возникновение, вероятно, обусловлено местной и системной ингибицией синтеза простагландинов. Спектр поражения ЖКТ довольно широк - от развития эзофагитов до кровотечений и перфораций пептических язв, иногда приводящих к смерти . Приводятся данные о повреждении слизистой тонкой и толстой кишок . Эндоскопические исследования показали, что наиболее часто поражаются препилорический и антральный отделы желудка. Как правило, они протекают бессимптомно, поэтому трудно оценить их истинную распространенность. Факторы риска развития нестероидных противовоспалительных препаратов -гастропатий включают в себя возраст больных старше 60 лет, наличие язвенного анамнеза, прием противоязвенных препаратов по любым причинам, сочетанное использование глюкокортикостероидов, наличие тяжелых сопутствующих заболеваний, например, сердечно-сосудистых . На основании многочисленных клинических исследований относительный риск для язвы желудка составляет 4,0-5,0; для язвы 12-перстной кишки - 1,1-1,6 и от 4,5 до 5,0 - для язв желудка с кровотечением, перфорацией или смертельным исходом. "Длительноживущие" нестероидные противовоспалительные препараты , как например, пироксикам, обладают большей ЖКТ-токсичностью.
Значительно лучшие результаты получены при использовании преимущественно селективных ингибиторов ЦОГ-2: мелоксикама и нимесулида. Отдельные клинические исследования свидетельствуют о сходной со стандартными нестероидных противовоспалительных препаратов эффективности, но более высокой безопасности в отношении поражения ЖКТ.
Применение специфических ингибиторов ЦОГ-2 ассоциируется с достоверным снижением частоты развития язвенного поражения ЖКТ по сравнению с диклофенаком и ибупрофеном. Кроме того, тяжелые гастроэнтерологическне побочные реакции (кровотечения, перфорации) встречаются в 2-3 раза реже при приеме рофекоксиба и целекоксиба. В последние годы постоянно дискутируются вопросы о риске/пользе нестероидных противовоспалительных препаратов при остеоартрозе , затратах при гастроэнтерологических побочных реакциях. По-видимому, селективные ингибиторы ЦОГ-2 могут существенно повысить безопасность лечения , особенно у пожилых больных с высокими факторами риска.
При недостаточной эффективности и плохой переносимости нестероидных противовоспалительных препаратов назначаются другие анальгетические препараты. Трамадол - синтетический анальгетик центрального действия, не вызывающий физической и психической зависимости, эффективен при боли различного происхождения. Schnitzer с соавт. показали, что препарат эффективен в отношении болевого синдрома, кроме того, сочетанное применение трамадола с напроксеном позволило снизить дозу последнего. Трамадол применяется при остеоартрозе в дозах от 50 до 200 мг в сутки. Сравнительно частые побочные реакции при применении препарата (тошнота, головокружения, запоры и сонливость) можно существенно уменьшить при титровании дозы (в течение 3-х дней, увеличивая дозу по 25 мг).
При изолированном суставном поражении для лечения остеоартрозе используются местные средства в виде мазей, кремов на основе нестероидных противовоспалительных препаратов , что позволяет избежать системных побочных реакций, особенно у пожилых, и хондроитин сульфата в сочетании с диметилсульфоксидом (Хондроксид). Создана форма нестероидных противовоспалительных препаратов в виде пластыря, содержащая диклофенак, оказавшаяся эффективнее плацебо в 2-х недельном исследовании у 155 больных с гонартрозом , что, возможно, позволит уменьшить потребность в системных препаратах .
Moore с соавт. проанализировали 86 исследований для оценки эффективности и токсичности местных средств для лечения острой и хронической боли, в том числе и при остеоартрозе . Авторы заключили, что эти препараты достаточно эффективны и безопасны .
У больных гонартрозом при наличии суставного выпота используются внутрисуставные введения кортикостероидов. К сожалению, отдельные аспекты этой терапии остаются противоречивыми (ее относительная эффективность, потенциально повреждающее действие и потенциально структурно-модифицирующее действие), поэтому место длительного применения внутрисуставной кортикостероидной терапии для лечения остеоартроза остается пока не ясным - необходимы длительные двойные слепые исследования. В настоящее время считается, что число внутрисуставных введений в один сустав не должно превышать 3-4-х на протяжении одного года.
Несмотря на то, что нестероидные противовоспалительные препараты уменьшают боль и воспаление, до сих пор не показано, замедляют ли они прогрессирование остеоартроза и защищают ли хрящ от механического или воспалительного повреждения.
Попытки воздействия на болезнь начинались с изучения факторов риска, таких как ожирение, избыточная нагрузка суставов, и ограничивались рекомендациями по снижению веса и применению различных физических упражнений. В настоящее время ведутся разработки средств, способных замедлить прогрессирование остеоартроза . Спектр изучаемых препаратов довольно широк: от антибиотиков с антиколлагенолитической активностью, гиалуроната и полисахаридов до более сложных препаратов, включающих факторы роста и цитокины. Эти препараты называются структурно-модифицирующими, их роль заключается в способности предотвратить, замедлить, стабилизировать или подвергнуть обратному развитию остеоартритический процесс не только в хряще, но и во всем суставе, рассматриваемом в целом, как орган. В настоящее время нет четких доказательств структурно-модифицирующих свойств для человека ни для одного препарата , но определенные данные получены для некоторых из них.
Хондроитин сульфат (ХС) и глюкозамин сульфат (ГС) - сульфатированные гликозаминогликаны, которые находятся в экстрацеллюлярном матриксе суставного хряща. При пероральном приеме они хорошо адсорбируются и обнаруживаются в высоких концентрациях в полости сустава. Механизм их действия до конца не выяснен. Получены доказательства, что ХС и ГС стимулируют синтез гиалуроновой кислоты и протеогликанов и ингибируют действие протеолитических ферментов, тем самым усиливая анаболические процессы в хряще и подавляя катаболические, что может лежать в основе их структурно-модифицирующего действия. Имеются данные об их способности подавлять образование супероксидных радикалов и синтез оксида азота, что обусловливает, по-видимому, их анальгетический эффект. В процессе экспериментальных исследований in vivo было установлено, что введение ХС перорально или внутримышечно кроликам (с дегенерацией хряща, вызванной химопапаином), значительно повышало содержание протеогликанов хряща по сравнению с контрольными животными, что свидетельствует о том, что ХС защищает хрящ при повреждении и обладает способностью поддерживать ресинтез протеогликанов матрикса .
Лечение ХС приводит к значительному уменьшению болевого синдрома, улучшению функциональной способности суставов и позволяет снизить дозу принимаемых нестероидных противовоспалительных препаратов . Препарат обладает прекрасной переносимостью, практически не вызывая побочных эффектов . Мета-анализ двойных слепых плацебо-контролируемых исследований ХС у 372 и 404 больных гон- и коксартрозом подтвердил эффективность препарата по сравнению с плацебо и нестероидных противовоспалительных препаратов . Исследование, проведенное в Швейцарии в течение года, затронуло вопрос о наличии у ХС структурно-модифицирующих свойств, поскольку препарат оказывал стабилизирующее влияние на ширину суставной щели и метаболические процессы в субхондральной кости и хряще, а тем самым, по-видимому, и на течение заболевания. На ежегодном Европейском конгрессе ревматологов, проходившем в Стокгольме (2002 г.), были доложены результаты длительного, в течение 2-х лет, применения ХС (800 мг/сутки) у 300 больных с гонартрозом, которые показали способность препарата замедлять прогрессирование остеоартроза .
Более ранние краткосрочные исследования выявили эффективность ГС по сравнению с плацебо и нестероидных противовоспалительных препаратов . Недавно длительное (в течение 3-х лет) применение ГС (1500 мг/сутки) у 212 больных с гонартрозом подтвердило не только симптоматическое действие препарата (снижение функционального индекса WOMAC), но и его способность замедлять рентгенологическое прогрессирование, которое оценивалось по изменению ширины суставной щели .
Относительно недавно стали появляться работы по сочетанному применению этих препаратов . Так, двойное слепое плацебо-контролируемое изучение в течение 16 недель комбинации глюкозамин гидрохлорида (1500 мг/сутки) и ХС (1200 мг/сутки) у 34 мужчин с гонартрозом и болями в нижнем отделе спины показало значительное уменьшение болей в суставах, но не в спине . В другом исследовании сообщалось о сочетанной терапии при остеоартрозе височно-челюстных суставов . Вместе с тем многообещающие данные по структурно-модифицирующему действию ХС и ГС требуют дальнейшего подтверждения в длительных контролируемых исследованиях.
Гиалуронат (ГЛ) представляет собой полисахарид, состоящий из длинной цепи дисахаридов, продуцируется в суставах хондроцитами и синовиальными клетками. В настоящее время используются 2 препарата ГЛ, вводимые внутрисуставно: низкомолекулярный (м.в. 500000-730000 дальтон) и высокомолекулярный (м.в. 6000000 дальтон). Клиническое применение ГЛ было обусловлено исследованиями синовиальной жидкости при ОА, показавшими значительное изменение ее реологических свойств по сравнению с синовиальной жидкостью здорового сустава. Поэтому предполагали, что введение ГЛ восстановит защитные и так называемые удар-адсорбирующие свойства синовиальной жидкости . Однако длительный клинический эффект нельзя было объяснить только этими причинами, поскольку период полувыведения препарата составлял 2-8 дней. На основании дальнейших исследований было высказано предположение, что механизм действия препарата связан с ингибицией воспалительных медиаторов (цитокинов и простагландинов), стимуляцией анаболических и замедлении катаболических процессов в матриксе хряща .
Высокомолекулярный ГЛ при сравнении 3 еженедельных инъекций с нестероидными противовоспалительными препаратами или с комбинацией нестероидных противовоспалительных препаратов и ГЛ оказался эффективнее НПВП, и, вероятно, может использоваться вместо или вместе с нестеройдными противовоспалительными препаратами . При ретроспективном изучении 336 больных с гонартрозом хороший ответ наблюдался у 76% при сохранении эффекта терапии в среднем до 8 месяцев. Местные побочные реакции наблюдались у 8% больных, от незначительных до развития острого синовита с выпотом, требовавшего внутрисуставного введения кортикостероидов или короткого курса НПВП.
Сравнительное исследование высоко- и низкомолекулярного ГЛ у 70 больных остеоартрозом коленных суставов (по 3 еженедельных инъекции) выявило более высокую эффективность первого препарата, при равном небольшом числе побочных местных реакций . Вместе с тем, применение высоко- и низкомолекулярного ГЛ требует дальнейшего исследования для лучшего определения места этой терапии и особенно - оценки влияния длительного применения на замедление или обратное развитие деградации хряща. В настоящее время ГЛ определяется как средство, модифицирующее симптомы болезни, и рекомендуется для больных, которые не отвечают на другие виды терапии или не переносят нестероидные противовоспалительные препараты .
Подтвердить структурно-модифицирующие свойства препаратов у человека чрезвычайно трудно, поскольку остеоартроз - обычно очень медленно прогрессирующее заболевание. Необходимо принимать во внимание, что, возможно, любое эффективное в отношении симптомов болезни, средство может потенциально иметь структурно-модифицирующие свойства. Аналогичным образом, известно, что любой препарат со структурно-модифицирующими свойствами обладает небольшим и, как правило, отсроченным по времени действием на симптомы болезни. Кроме того, методы исследования прогрессирования заболевания ограничены, поэтому клиническое испытание структурно-модифицирующих препаратов представляет собой сложную задачу. Для демонстрации структурно-модифицирующих свойств в клинических испытаниях часто используют оценку исходов остеоартроза по рентгенограммам коленных суставов; развиваются методы, способные оценить поверхность и объем хряща.
Некоторое преимущество в оценке эффективности лечения остеоартроза имеют препараты, модифицирующие симптомы заболевания. Тем не менее лечение больных остеоартрозом представляет собой сложную задачу. Во-первых, при гетерогенном заболевании с непредсказуемым течением, таком как остеоартроз , важно помнить, что лечение не должно приносить вред больному. Во-вторых, трудно создать единый алгоритм лечения , так как индивидуальные различия течения болезни также велики. Поэтому лечение больных остеоартрозом следует рассматривать с учетом оценки пользы/риска от проводимой терапии.
Важным моментом в начале лечения является характеристика болевого синдрома в плане наличия или отсутствия воспалительных изменений. Допущение о том, что значительная часть больных имели только болевой синдром без признаков воспаления, легло в основу создания алгоритма лечения больных остеоартрозом коленных и тазобедренных суставов, предложенного Американской коллегией ревматологов в 1995 году . При недостаточной эффективности нефармакологических методов лечения в качестве препаратов "первой линии" рекомендовались анальгетики (ацетоминофен 4,0 в сутки), далее - местная терапия (кроме остеоартроза тазобедренных суставов), низкие дозы нестероидных противовоспалительных препаратов или другие анальгетиков, такие как трамадол, а затем терапевтические дозы нестероидных противовоспалительных препаратов , внутрисуставные введения глюкокортикостероидов, гиалуроновая кислота, сульфатированные гликозаминогликаны. Для больных с высоким риском развития желудочно-кишечных осложнений назначалось профилактическое лечение мизопростолом, ингибиторами протонного насоса, высокими дозами антагонистов Н2-гистаминовых рецепторов.
И хотя эти рекомендации не потеряли своей актуальности, накапливаются данные о необходимости более раннего назначения противовоспалительной терапии . Кроме того, ацетоминофен оказался не совсем безопасным средством, как сообщалось в ранних работах, a Pincus с соавт. отметили большую эффективность нестероидных противовоспалительных препаратов по сравнению с простыми анальгетиками.
Значительно более высоким отношением польза/риск по сравнению с традиционными нестероидными противовоспалительными препаратами обладают специфические ингибиторы ЦОГ-2. Эти препараты , по-видимому, могут рассматриваться в качестве препаратов "первой линии", в частности, у больных с умеренным и тяжелым болевым синдромом, с и без признаков воспаления, при наличии припухлости сустава и суставного выпота. Больным с недостаточной эффективностью и плохой переносимостью этих препаратов проводить лечение нужно традиционными нестероидными противовоспалительными препаратами с обязательным сочетанием с профилактической терапией, особенно у тех больных, кто имеет факторы риска развития нежелательных явлений. Необходимо учитывать, что большинство больных старше 60 лет имеют, по крайней мере, один фактор риска развития осложнений.
При наличии большого выпота в суставе состояние значительно облегчается внутрисуставным введением стероидов (введение в тазобедренный сустав нежелательно), но не чаще 1-2 раз в год.
Введение гиалуроновой кислоты особенно показано, когда неэффективно лечение анальгетиками и нестероидными противовоспалительными препаратами , также есть противопоказания для их приема.
Весьма перспективными могут оказаться сульфатированные глюкозаминогликаны не только из-за их эффективности и, возможно, структурно-модифицирующего действия, но и за счет их хорошей переносимости, что не требует врачебного мониторинга в отличие от приема нестероидных противовоспалительных препаратов .
Вероятно, время лечения остеоартроза монотерапией уходит в прошлое, а расширение и углубление знаний о патогенезе заболевания, механизмах действия препаратов на разные патогенетические звенья болезни позволяет надеяться, что скоро будут разработаны схемы лечения , новые препараты, которые будут способны изменить естественное течение остеоартроза .
Литература:
1. Bradley ID, Brandt KD, Katz BP et al. Comparison of an antiinflammatory dose of ibuprofen. an analgesic dose of ibuprofen, and acetaminophen in the treatment of patients with osteoarthritis of the knee. N Engi J Med. 1991. 325:87-91.
2. Pincus Т, Callahan LF, Wolfe F et al. Arthrotec compared to acetominophen (ACTA): clinical trial in patients with osteoarthritis (OA) of the hip or knee. Arthritis Rheum 1999. 42-.S404.
3. Towheed ТЕ, Hochberg MC. A systematic review of randomized controlled trials of pharmacological therapy in osteoarthritis of the knee. Semin Arthritis Rheum 1997, 27:755-70.
4. Towheed ТЕ, Hochberg MC. A systematic review of randomized controlled trials of pharmacological therapy in osteoarthritis of the hip. J Rheumatol 1997, 24:349-57.
5. Cryer В. Feldman M. Cyclooxygenase-1 and cyclooxygenase-2 selectivity of widely used nonsteroidal anti-inflammatory drugs. Am J Med 1998, 104:413-21.
6. Simon LS. Mffls JA. Drug therapy: nonsteroidal antiinflammatory drugs. N Engi J Med. 1980, 302:1179-85,1237-43.
7. Schiodt FV, Rjehling FA, Casey DL, Lee WM. Acetominophen toxicity m an urban country hospital. N Engi J Med. 1997, 337:1112-17.
8. Phiffips AC, Simon LS. NSATDs and the elderiy: toxicity and the economic implications. Drugs Aging 1997, 10:119-30.
9. Simon LS, Stand V. Clinical response to nonsteroidal antiinflammatory drugs. Arthritis Rheum 1997, 40:1940-43.
10. Hochberg MC, Altaian RD, Brandt KD et al. Guidelines for medical management of osteoarthritis. L Osteoarthritis of the hip. Arthritis Rheum 1995, 38:1535-40.
11. Hochberg MC, Altman RD, Brandt KD et al. Guidelines for medical management of osteoarthritis. П. Osteoarthritis of the knee. Arthritis Rheum 1995, 38:1541-46.
12. Altman RD, Hochberg MC, Moskowitz RW, Schnitzer TJ. Recommendations for the medical management of osteoarthritis of me Ыр and knee. Arthritis Rheum 2000, 43:1905-15.
13. Wolfe MM, Lichtenstein DR, Singh G. Gasrtointestinal toxicity of me nonsteroidal antiinflammatory drugs. N Engi J Med. 1999, 340:1888-99.
14. Crofford LJ, Lipsky PE, Brooks P et al. Basic biology and clinical application of cyclooxygenase-2. Arthritis Rheum 2000, 43:4-13.
15. Lipsky PE. Abramson SB, Croiford LJ et al. The classification of cyclooxygenase inhibitors. J Rheumatol 1998, 25:2298-2303.
16. Laine L, Haper S, Simon Т et al. A randomized trial comparing the effect ofrofecoxib, a cyclooxygenase-2 specific inhibitor, with that of ibuprofen on gastroduodenal mucosa of patients with osteoarthritis. Gastroenterology 1999, 117:776-83.
17. Hawkey CJ. COX-2 inhibitors. Lancet 1999, 353:307-14.
18. Bensen WG. Flechthner JJ, McMillen Л et al. Treatment of osteoarthritis with celecoxib, a cyclooxygenase-2 specific inhibitor: a randomized controlled trial. Mayo Clin Proc 1999, 74:1095-1105.
19. Reginster J, Bias P, Buchner A. First clinical results oflicofelone (ML3000), an inhibitor of COX-1, COX-2 and %-LOX, for the treatment of osteoarthritis. Ann Rheum Dis 2002. 61 (Suppl):THU0189,pll6.
20. Pelletier IP. The influence of tissue cross-talking on OA progression: role of nonsteroidal antiinflammatoly drugs. Osteoarthritis Cartilage 1999, 7:374-6.
21. Garcia Rodriguerz LA. Nonsteroidal antimflammatory drugs, ulcers and risk: a collaborative meta-analysis. Semin Arthritis Rheum 1997, 26 (suppl):16-20.
22. Simon LS, Hatoum HT, Bittman RM et al. Risk factors for serious nonsteroidal-mduced gastrointestinal complications: regression analysis of the MUCOSA trial. Fam Med 1996. 28:202-208.
23. Wilcox CM, Alexander LN, Cotsonis GA, Clark WS. Nonsteroidal antiinflammatory drugs are associated with both upper and lower gastrointestmal bleeding. Dig Dis Sci 1997, 42:990-97.
24. Schnitzer TJ, Kaniin N, Olson WH. Tramadol allows reduction of naproxen dose among patients with naproxen-responsive osteoarthritis pain: a randomized, double blind, placebo controlled trial. Arthritis Rheum 1999, 42:1370-77.
25. Gallacchi G, Marcolongo R. Pharmacokmetics of diclofenac hydroxyethylpyrrolidine plasters in patients with monolateral knee joint effusion. Drugs Exp Clin Res 1993: 19:95-7.
26. Moore RA, Tramer MR, Carroll D et al. Quantitative systematic review of topically applied non-steroidal anti-inflammatory drugs. BMJ, 1998, 316:333-38.
27. Uebelhart D, Thonar E, Zhang J, Williams J. Protective effect of exogenous 4.6-sulfate in the acute degradation of articular cartilage in the rabbits/ Osteoarthritis Cartilage 1998, 6 (supplement A):6-13.
28. Morreale P, Manopulo R, Galati M et al. Comparison of the anti-inflammatory efficacy of chondroitin-sulfate and diclofenac sodium in patients with knee osteoarthritis. J Rheumatol, 1996.23:1385-91.
29. Uebelhart D, Knussel 0, Theiler R. Efficacy and tolerability of oral chondroitin-sulfate in painful knee osteoarthritis: a double-blind, placebo-controfled, multicentre 6-month trial. Osteoarthritis Cartilage, 1999,7, Suppi A, abstr 144.
30. Алексеева Л.И., Беневоленская Л.И., Насонов Е.Л., Чичасова Н.В., Карякин А.Н.. Структум (хондроитин сульфат) - новое средство для лечения остеоартроза (О А) // Тер. Архив 1999, №5, с. 51-53.
31. Leeb BF, Schweitzer H, Montag K, Smolen JS. A meta-analysis of chondroitmsulfate m the treatment of osteoarthritis. Osteoarthritis Cartilage, 1999, 7, Suppi A. abstr 130.
32. Eugenio-Sarmiento RM, Manapat BHD, Salido EO, The efficacy of chondroitin-sulfate in the treatment of knee osteoarthritis: a meta-analysis. Osteoarthritis Cartilage, 1999, 7, Suppi A, abstr 139.
33. Uebelhart, Thonar E, Delmas P et al. Effects of oral chondroitin sulfate on the progression of knee osteoarthritis: a pilot study. Osteoarthritis Cartilage 1998; 6 (suppl A): 39-46.
34. Michel BA, Bruhlmann P, Stuck! G, Uebelhart D. Chondroprotection through Chondrosutf: the Zurich study. Ann Rheum Dis 2002, 61 (Supp I): 116.
35. Muller-Fasbender H, Bach G, Haase W et al. Glucosamine sulfate compared to ibuprofen m osteoarthritis of the knee. Osteoarthritis Cartilage, 1994,2:61-69.
36. Noack W, Fisher M, Forster KK et al. Glucosamine sulfate in osteoarthritis of the knee. Osteoarthritis Cartilage, 1994,2:51-59.
37. Register J-Y, Deroisy R, Paul I et al. Glucosamine sulfate significantly reduced progression of knee osteoarthritis over 3 years: a large, randomized, placebo-controlled, double-blind, prospective trial. Arthritis Rheum 1999, 42 (suppl):S402.
38. Leffler CN, Phiffipi AF, Lefner SG et al. Glucosamine, chondroitin and magnaese ascorbate for degenerative joint disease of the knee or low back pain: a randomized, double-blind, placebo-controlled pilot study. Mil.Med 1999, 164:85-91.
39. Shanklad WE, The effects of glucosamine and chondroitin sulfate on osteoarthritis of the TMJ: a preliminary report of 50 patients. Cranio 1998, 16:230-235.
40. Balazs EA, Denlinger JL. Viscosupplementation: a new cocept in the treatment of OA. J Rheumatol 1993, Suppl39:3-9.
41. Yasui T, Akatsuka M, Tobetto К et al. The effect ofhyaluronan on interleukin-2 induced prostaglandin-E2 production in human osteoarthritis svnovial cells. Agents Action 1992, 37:155-6.
42. Ghosh P. The role of hyaluronic acid (hyaluronan) m health and disease: interactions with cells, cartilage and components of the synovial fluid. Clin Exp Rheumatol 1994, 12:75-82.
43. Adams ME, Atkinson MH, et al. The role of Viscosupplementation with hylan G-F 20 (Synvisc) in the treatment of osteoarthritis of the knee: a Canadian multicentre trial comparing hylan G-F 20 alone, hylan G-F 20 with non-steroidal anti-inflammatory drugs (NSAIDs) and NSATOs alone. Osteoarthritis Cartilage, 1995, 3:213^225.
44. Lussier AJ, Cividino AA, McFariane CA et al. Viscosupplementanon with hylan for the treatment ofosteoarthritis: findings from clinical practice in Canada. J Rheumatol, 1996, 23:1579-1585.
45. Wobig M, Bach G, Beks P, et al. The role of elastoviscosity in the efficacy of viscosupplementation for osteoarthritis of the knee: a comparison of hylan G-F 20 and a lower- molecular-weight hyaluronan. Clin Ther, 1999 Sep; 21(9): 1549-1562.
https://www.rmj.ru/
В случаях копирования материалов и размещения их на других сайтах, администрация сайта будет поступать согласно с законодательством РФ об авторском праве.
Елена Балла ,
старший преподаватель
кафедры пропедевтики внутренних болезней ГрГМУ.
Остеоартроз представляет собой гетерогенную группу заболеваний различной этиологии со сходными проявлениями, при которых в патологический процесс вовлекаются все структуры сустава: субхондральная кость, хрящ, суставная капсула, связки, синовиальная оболочка и периартикулярные мышцы.
Патогенез
По российской статистике, остеоартрозом впервые заболевают более чем 20 % взрослого населения. Обычно процесс начинается после 45 лет. Рентгенологические изменения суставов обнаруживают у 50 % пациентов в возрасте 55 лет и у 80 % старше 65 лет, соотношение мужчин и женщин 1:3. Согласно данным ВОЗ, остеоартроз коленных суставов находится на четвертом месте среди причин инвалидизации. Факторы риска развития патологии можно разделить на три группы:
Генетические (немодифицируемые): женский пол, дефекты и мутации (COL2A1) гена коллагена 2-го типа (синдром Стиклера), этническая принадлежность, врожденные заболевания костей и суставов;
Потенциально модифицируемые (приобретенные): пожилой возраст, избыточная масса тела, снижение уровня эстрогенов, особенно у женщин в постменопаузе, нарушение развития или приобретенные заболевания костей и суставов, операции на суставах, травмы суставов;
Факторы внешней среды: профессиональные особенности, нагрузки на суставы, занятия спортом.
Патогенез остеоартроза многогранный, ключевая роль состоит в нарушении метаболизма хряща, воспалении и изменении субхондральной кости.
Суставный хрящ покрывает костные поверхности, обращенные в полость суставов. Хрящ состоит из хрящевого матрикса и хондроцитов. Основой хрящевого матрикса являются коллаген различных типов (главным образом 2-го типа) и протеогликаны. Протеогликан представлен молекулой белка с прикрепленными к нему молекулами хондроитинсульфата, кератансульфата и гиалуроновой кислоты.
Такое структурное соединение обеспечивает высокую гидрофильность и в сочетании с низкой вязкостью противодействует нагрузке на сустав. При остеоартрозе хрящ становится сухим, с шероховатой поверхностью. В дальнейшем уменьшается содержание протеогликанов, что сопровождается истончением и размягчением хряща в местах наибольшей нагрузки.
Хондроциты регулируют синтез и деградацию протеогликанов, обеспечивая нормальное течение процессов в хряще. Под действием интерлейкина-1 синтезируют протеолитические ферменты: матричные протеиназы (коллагеназы, фосфолипазы А2), вызывающие деградацию коллагена и протеогликана хряща. Особенностью хондроцитов при остеоартрозе является избыточная экспрессия провоспалительных цитокинов и индуцируемой формы синтетазы оксида азота (фермента, регулирующего образование оксида азота, вызывающего токсическое повреждение хряща). Прогрессирование деградации хряща связано с дефицитом противовоспалительных цитокинов (трансформирующего фактора роста и инсулиноподобного фактора роста).
На поздних стадиях происходит фрагментация хряща с образованием вертикальных трещин, что способствует его изъязвлению с обнажением подлежащей субхондральной кости. В субхондральной зоне появляются участки остеосклероза за счет активации остеобластов и остеокластов. По краям сустава в области суставной щели образуются остеофиты (костные выросты). Суставная капсула и связки фиброзируются.
Клиника
Клинические проявления заболевания включают три основных симптома: боль, увеличение объема сустава и крепитацию. Боль - ведущий признак. Ее причины не связаны с поражением собственно хряща (он лишен нервных окончаний), а определяются изменениями:
В субхондральной кости (усиление костной резорбции на ранних стадиях заболевания, отек костного мозга, рост остеофитов);
Синовиальной оболочке (связаны с воспалением);
Околосуставных тканях (повреждение связок, мышечный спазм, бурсит, растяжение капсулы сустава);
Психоэмоциональной сфере и др.
Как правило, боль усиливается при физической активности и стихает ночью, что связано со снижением способности хряща и костных подхрящевых структур к амортизации. Погодные условия могут влиять на интенсивность боли: возрастает в холодное время года, при повышении влажности и атмосферного давления, что обусловлено повышением давления в полости сустава. Коксартроз и гонартроз имеют клинические особенности. При поражении тазобедренных суставов боли в начале заболевания локализуются в паху, ягодице, колене, усиливаются при ходьбе и стихают в покое. При поражении коленных суставов возникают при спуске по лестнице, усиливаются при сгибании.
Присоединение воспалительного компонента приводит к появлению ночных болей, припухлости сустава (признак вторичного синовита), утренней скованности (до 30 минут). Увеличение объема суставов происходит за счет остеофитов и отека околосуставной ткани. При развитии вторичного синовита над суставом может отмечаться локальное повышение температуры. В области дистальных межфаланговых суставов можно обнаружить узелки Гебердена, а проксимальных - узелки Бушара.
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
Лабораторные исследования
При остеоартрозе не наблюдается воспалительных изменений в клиническом анализе крови, не увеличивается концентрация мочевой кислоты в сыворотке крови, не обнаруживается ревматоидный фактор. Однако небольшой рост СОЭ и титров ревматоидного фактора у пожилых пациентов не исключает диагноз «остеоартроз». При исследовании синовиальной жидкости можно выявить незначительное ее помутнение, повышение вязкости, количество лейкоцитов менее 2 000 в мм3, нейтрофилов менее 25 %.
Рентгенологическое исследование - наиболее достоверный метод диагностики (выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз).
При подозрении на остеоартроз коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателлофеморального сустава - в боковой проекции при сгибании. При подозрении на остеоартроз тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов.
Терапия
В 2014 году предложен алгоритм ведения больных с остеоартрозом коленных суставов (создан комитетом, включающим клиницистов и ученых из разных стран). Подчеркивается необходимость комбинации нефармакологических и фармакологических методов лечения. Немедикаментозные методы обязательно должны включать образовательные программы (содержат информацию об изменении образа жизни, снижении избыточного веса, способах разгрузки суставов).
Пошаговая схема лечения разработана Европейским обществом по клиническим и экономическим аспектам остеопороза и остеоартроза (ESCEO), рекомендована для использования в клинической практике.
Если больной испытывает боли в суставах, одновременно с немедикаментозными методами назначаются лекарственные средства либо в виде монотерапии, либо комбинации препаратов (при недостаточной эффективности). Впервые в рекомендациях обосновывается участие в лечебном процессе физиотерапевта, который оценивает функциональный статус больного, обращая особое внимание на отклонения оси суставов (варусная и вальгусная деформации являются факторами риска не только развития, но и прогрессирования заболевания). Использование надколенников и стелек улучшает биомеханику сустава, как следствие - снижается боль (длительное их применение даже замедляет прогрессирование процесса).
Для анальгетической терапии используют как парацетамол, так и нестероидные противовоспалительные препараты (НПВП), по снижению дозы которых косвенно судят о противоболевой и противовоспалительной эффективности. Препараты обычно действуют спустя 4–12 недель с начала лечения, поэтому для купирования боли необходима обезболивающая терапия.
Парацетамол показан при слабых или умеренных болях без признаков воспаления. В дозе 3,0 г/сут доказана безопасность применения в течение 2 лет. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом.
НПВП применяют только в период усиления болей. Наименьшим риском возникновения желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ-2, что ставит их на первое место при выборе назначений у пациентов старше 65 лет. Локальный прием НПВП (трансдермальные формы) оказывает анальгетический эффект при остеоартрозе коленных и суставов кистей (рекомендован прием в течение двух недель с последующим перерывом, поскольку эффективность при длительном использовании снижается).
Опиоидный анальгетик трамадол применяют в течение короткого времени (в первые дни по 50 мг/сут с постепенным увеличением до 200–300 мг/сут) для купирования сильной боли при условии неэффективности парацетамола или НПВП.
Глюкокортикостероиды вводят в коленные суставы для уменьшения боли и симптомов воспаления (длительность эффекта от недели до месяца). Рекомендованы однократные инъекции метилпреднизолона (40 мг) или триамцинолона (20 или 40 мг). Не следует выполнять более 2–3 инъекций в год в один и тот же сустав.
Для симптоматической лекарственной терапии применяют естественные компоненты суставного хряща: хондроитина сульфат (по 500 мг 2 раза в сутки; длительно) и глюкозамина сульфат (по 1 500 мг/сут в течение 1–4 недель). Препараты обладают умеренным анальгетическим действием и высокой безопасностью. Курсы повторяют 2–3 раза в год.
Диацереин уменьшает боль, улучшает функции суставов и, вероятно, замедляет прогрессирование заболевания. Применяют по 50 мг один раз в сутки, затем по 50 мг дважды в сутки длительно. Эффект сохраняется в течение нескольких месяцев после завершения лечения коленных и тазобедренных суставов.
Пиаскледин применяют для снижения боли за счет повышения уровня стимуляторов тканевой продукции (оказывается хондропротективный эффект). Потребность в НПВП снижается и сохраняется последействие в течение нескольких месяцев после завершения лечения. Пиаскледин применяют по 300 мг один раз в сутки длительно.
Препараты гиалуроновой кислоты уменьшают боль, улучшают функции сустава (вводятся внутрисуставно). Эффект длится от 60 дней до 12 месяцев.
Больным с тяжелым инвалидизирующим поражением коленных и тазобедренных суставов показано хирургическое лечение.
Случай из практики
Пациент (76 лет) направлен участковым врачом в терапевтическое отделение ГрОКБМР с диагнозом «первичный остеоартроз с преимущественным поражением крупных суставов нижних конечностей: двусторонний гонартроз 2-3 стадии, НФС 2-й ст.». Сопутствуют АГ 2 риск 4, ИБС: атеросклеротический кардиосклероз, атеросклероз аорты, коронарных артерий НI.
Остеоартроз – это хроническое прогрессирующее дегенеративно-дистрофическое заболевание суставов организма, которое характеризируется постепенным разрушением суставного хряща и изменением подлежащей костной ткани. Это наиболее частая форма суставной патологии, которая поражает преимущественно людей старшего и преклонного возраста, но не исключено развитие заболевания и среди лиц молодой возрастной группы.
Остеоартроз не только ухудшает качество жизни больного человека, вызывая постоянную боль в суставах, но и способствует функциональным ограничениям, что иногда приводит даже к инвалидности. Артрозные изменения крупных суставов являются частой причиной такой операции, как эндопротезирование коленных и тазобедренных сочленений.
Проблемой номер один современной ревматологии и ортопедии является вопрос, как лечить остеоартроз, чтобы терапия была эффективной и исключала потребность в травмирующей и рискованной операции. К сожалению, сегодня не существует методик, которые позволяют вылечить остеоартроз, но в случае установления диагноза на ранней стадии патологии с помощью комплексной терапии можно добиться не только стабилизации процесса, но и его регресса. В этой статье будут рассмотрены основные методы лечения остеоартроза, а также рекомендации по коррекции образа жизни с целью предупреждения дальнейшего прогрессировании болезни.

Остеоартроз может поражать все суставы в организме человека
Медикаментозное лечение остеоартроза
Стандарты лечения остеоартроза в обязательном порядке включают применение различных групп медикаментов. Они позволяют уменьшить симптомы болезни, в частности, болевые ощущения, что улучшает качество жизни больных людей, а также замедлить развитие повреждения суставов.
Все препараты для лечения остеоартроза можно разделить на 2 большие группы:
- Симптоматические средства с быстрым эффектом, которые влияют на симптомы болезни и устраняют боль, отек, воспаление.
- Модифицирующие средства с медленным эффектом, действие которых развивается постепенно, но продолжается на протяжении длительного времени после отмены.
Симптоматические препараты
В эту группу относят аналгетики, нестероидные противовоспалительные средства и глюкокортикоидные лекарства.
Важно знать! Все указанные медикаменты не влияют на протекание патологического процесса, они только избавляют человека на время от мучительных симптомов остеоартрита. Как правило, назначаются короткими курсами во время обострений, вне которых их применение нежелательно, так как данные препараты имеют много противопоказаний и побочных действий, особенно при длительном и бесконтрольном приеме.
Из группы анальгетиков применяют как ненаркотические (парацетамол, кетанов, анальгин, дексалгин), так и наркотические препараты. Первые часто назначают при обострении болезни в комбинации с НПВС для лучшего купирования болевого синдрома. Препараты из второго ряда (трамадол, налбуфин, морфин) применяют строго по показаниям врача в случае стойкого болевого синдрома, который не купируется другими средствами. Как правило, такая потребность возникает на последней стадии артроза. Данные препараты назначают коротким курсом в качестве переходного этапа к хирургическому лечению.
Самыми распространенными лекарствами для устранения боли и других симптомов артроза суставов являются нестероидные противовоспалительные средства. Чаще всего применяют диклофенак, ацеклофенак, ибупрофен, мелоксикам, индометацин, напроксен, целекоксиб, эторикоксиб, нимесулид, кетопрофен. Все эти вещества существуют в различных лекарственных формах (таблетки, мази, капсулы, пластыри, гели, растворы для инъекций). Это позволяет проводить комбинированное и эффективное устранение боли, воспаления и отека.

Мелоксикам – современный нестероидный противовоспалительный препарат
В качестве дополнения к основному медикаментозному лечению часто применяют препараты, которые улучшают процессы микроциркуляции в организме. Таким образом специалисты пытаются улучшить метаболизм и обеспечение кислородом и питательными веществами гиалинового хряща суставов. К этой группе относят курантил, трентал, никотиновую кислоту.
Иногда схема лечения включает применение лекарств, которые устраняют спазм скелетных мышц. Особенно это актуально при поражении крупных сочленений, например, тазобедренных. Дело в том, что обострение процесса сопровождается защитным механизмом – спазмом скелетной мускулатуры. Но это только усиливает боль, потому такую “защиту” приходится снимать медикаментозно. С этой целью применяют Мидокалм, Сирдалуд.
В некоторых случаях в комплекс лечения вводят глюкокортикоидные препараты, которые обладают мощным противовоспалительным и противоотечным действием, отлично устраняют боль. Но их использование, особенно системный прием, сопряжено с большими рисками тяжелых побочных эффектов, поэтому лекарства из этой группы применяют короткими курсами и, в основном, для внутрисуставных инъекций. Чаще всего используют Кеналог, Дипроспан, Флостерон, Гидрокортизон.
Модифицирующие средства
В эту группу медикаментов входят хондропротекторы. Это препараты, без которых эффективное лечение остеоартроза невозможно. Они представляют собой основные компоненты хрящевой ткани суставов (глюкозамин и хондроитин сульфат). При артрозе образование этих веществ в организме замедлено, наблюдается их недостача. Путем введения извне (перорально или при помощи внутримышечных и внутрисуставных инъекций) можно обеспечить хрящ основным “строительным материалом” и замедлить или приостановить прогрессирование патологии.

Дона – эффективный хондропротекторный препарат
Самые популярные представители хондропротекторов:
- Структум,
- Артра,
- Терафлекс,
- Алфлутоп,
- Эльбона,
- Хондроксид,
- Хондролон.
Важно знать! Хондропротекторы не имеют обезболивающей силы и не смогут быстро устранить боль и воспаление. Но при длительном приеме эти препараты уменьшат количество обострений патологии, улучшат функцию больного сустава.
Режим и диета
Всем пациентам с артрозом суставов, особенно при его обострении, показано соблюдение специального режима. Его суть заключается в разгрузке больных сочленений. Запрещено длительное стояние, ходьба, при поражении суставов кистей рук – длительные стереотипные движения. Человеку назначается постельный режим. Необходимо на время приостановить физические нагрузки, выполнение упражнений лечебной физкультуры. В особо тяжелых случаях для разгрузки суставов применяется вытяжение, а также назначают использование специальных ортопедических приспособлений, таких как трость для ходьбы, шины и ортезы.

Трость позволяет снизить нагрузку на больной сустав и предупредить его дальнейшее разрушение
Специальной диеты при остеоартрозе суставов не требуется. Необходимо обогатить свой рацион продуктами с высоким содержанием витаминов и микроэлементов. В случае наличия избыточных килограммов, питание должно быть низкокалорийным, чтобы нормализовать индекс массы тела, так как каждый лишний килограмм увеличивает нагрузку на больные сочленения.
Лечебная гимнастика при остеоартрозе
Основное правило для выполнения ЛФК в домашних условиях – тренироваться можно только вне обострения. В случае присутствия боли любые физические нагрузки исключаются.
Комплекс упражнений должен подбирать в каждом отдельном случае специалист, исходя из стадии болезни, локализации поражений, возраста и образа жизни человека, его физической тренированности.
Основные принципы ЛФК при остеоартрозе:
- любые движение не должны быть слишком интенсивными и причинять боль или чувство дискомфорта;
- амплитуду физических упражнений, а также их продолжительность, необходимо увеличивать постепенно;
- резкие и отрывистые движения противопоказаны;
- если во время тренировки возникает боль, то занятия прекращают.
Лечебная физкультура позволяет укрепить мышцы тела, в частности, мышечный каркас больных сочленений, который является прекрасным поддерживающим аппаратом и отлично снижает нагрузку на поврежденный суставной хрящ.

Лечебная гимнастика – эффективный метод не только лечения остеоартроза, но и его профилактики
Физиотерапия и массаж
Различные физиотерапевтические процедуры являются неотъемлемой частью комплексного лечения артроза. Они улучшают микроциркуляцию, снимают патологический мышечный спазм, устраняют воспаление, боль и отек, способствуют восстановлению поврежденной структуры хрящевой ткани.
Самые эффективные физпроцедуры:
- лекарственный электрофорез,
- фонофорез,
- магнитотерапия,
- парафиновые и озокеритные аппликации,
- амплипульстерапия,
- лазерное лечение,
- лечебные грязевые обертывания,
- ванны.
Лечебный и общеукрепляющий массаж также проводят только вне обострения артроза. Он помогает улучшить тонус мышц, поддерживающих поврежденные суставы, наладить кровоток в них, устранить патологический мышечный спазм.
Нетрадиционные методы терапии
Альтернативные, или нетрадиционные, методы лечения остеоартрита являются весьма популярными среди населения, несмотря на отсутствие клинических доказательств их эффективности. Тем не менее, такие методики помогли не одной тысяче пациентов.
Самые популярные способы нетрадиционного лечения суставов:
- Лечение народными средствами . Существует масса рецептов народной медицины как для внутреннего, так и для внешнего применения. При выборе подходящего именно вам средства обязательно посоветуйтесь с врачом по этому поводу. Возможно, у вас есть противопоказания к применению того или иного рецепта.
- Апитерапия . Это лечение продуктами пчеловодства и пчелиным ядом. Применяют как ужаливание пчелами, так и лечение пчелиным подмором. Основная осторожность – все методы апитерапии противопоказаны при аллергии на пчел.
- Гирудотерапия . Это методика лечения медицинскими пиявками. Животные выделяют в кровоток вещество под названием гирудин. Оно улучшает микроциркуляцию и реологические свойства крови, устраняет воспаление, отек и боль, налаживает процессы метаболизма. Противопоказана гирудотерапия людям с повышенной кровоточивостью, гемофилией, беременным женщинам, при повышенной чувствительности к гирудину.
Хирургическое лечение
Показано пациентам с тяжелой формой заболевания при отсутствии эффекта от консервативной терапии. Основными показаниями к операции является болевой синдром, который не купируется медикаментозно, и функциональные ограничения двигательной активности человека.
Операции бывают органосохраняющими, или артропластическими, когда сам сустав сохраняют, а проводят только коррекцию его анатомической формы, например, удаление остеофитов. Также выделяют эндопротезирование, когда поврежденное сочленение заменяют искусственным эндопротезом.
Порой только такая операция может избавить человека от боли и вернуть ему ощущение радости свободного движения.
Оба эти препарата считаются аналогами друг друга и применяются при заболеваниях опорно-двигательного аппарата. При этом иногда один из них оказывает лучшее воздействие и не вызывает таких побочных эффектов, как его аналог. Разные ощущения и дают основания для того, чтобы попытаться сравнить эти лекарства и определить, какой препарат лучше? Артра или Терафлекс.
Сравниваем составы
Препарат Артра содержит в себе хондроитина сульфат и глюкозамина гидрохлорид - вещества-хондопротекторы. Первый из этих компонентов создаёт дополнительные условия для формирования здоровой структуры хрящевой ткани, стимулирует образование гиалурона, защищает хрящ от дальнейшего разрушения. Прием лекарства, в составе которого имеется этот компонент, позволяет уменьшить дозы применяемых в терапии нестероидных противовоспалительных средств, тем самым снижая риски появления побочных реакций.
Второй компонент защищает хрящевую ткань от воздействия раздражителей химического характера, в том числе нестероидных противовоспалительных средств. Поэтому применение лекарства с этим компонентом даёт возможность и снять воспаление, и защитить хрящ от дальнейшего разрушения. Состав каждой таблетки разработан так, что вещества-хондропротекторы содержатся здесь в равных количествах, по 500 мг.
Такие же хондропртекторы содержатся в Терафлексе, но в других пропорциях: глюкозамина в одной капсуле 500 мг, а хондроитина - 400 мг. Такое соотношение создаёт возможность создать больше условий для формирования здоровой хрящевой ткани и улучшения подвижности сустава. Кроме того, этот препарат отличается и незначительным количеством вспомогательных веществ. В него входят: кислота стеариновая, магния стеарт и марганца сульфат, а в аналоге Терафлекса содержатся дополнительно ещё 6 компонентов.
Сравнивая составы этих лекарств, можно также заметить, что Терафлекс выпускается в желатиновых капсулах, и это даёт возможность доставить вещества непосредственно к месту назначения. При этом концентрация хондроитина в организме возрастает на протяжении суток, но следует учесть, что и этот препарат, и его аналог способны достичь оптимальной концентрации не только в суставах и хрящах, но и в почках и печени.
Лечение назначается с учётом состава и особенностей организма пациента. Так, применение капсул Терафлекса рекомендовано в течение первых трёх недель по 1 капсуле 3 раза в сутки, а затем - по 1 капсуле 2 раза в день. Инструкция к препарату Артра сообщает, что в течение первых трёх недель следует принимать также по 1 таблетке, но только 2 раза в день, а затем - не более 1 таблетки в сутки.
Несмотря на то, что в составе обоих лекарств содержатся одинаковые хондропротекторы, инструкция сообщает, что прием капсул Терафлекса дает первые результаты после трёх месяцев применения, а в другом случае - только через полгода. Такие свойства отражаются и на стоимости препаратов: у Терафлекса она выше. Поэтому при решении вопроса относительно того, какой препарат лучше, цена также может иметь значение.
Показания и противопоказания к применению
Из тех данных, которые содержит инструкция к Терафлексу, можно сделать вывод, что этот препарат находит применение почти при всех заболеваниях суставов и позвоночника, в том числе при различных видах артрозов. К примеру, в отзывах отмечается эффективное лечение с помощью Терафлекса при артрозе второй степени, и при этом делается акцент на строгом следовании терапевтической схеме, назначенной врачом. Если лечение при артрозе 1-3 степени сопровождается уменьшением нагрузок и дополняется физиотерапевтическими процедурами, то прием лекарства даёт эффект, который держится, как утверждается в отзывах, в течение нескольких месяцев. Пользователи также отмечают, что лечение пришлось повторить, поскольку все хондропротекторы своими свойствами оказывают поддержку хрящевой ткани, но восстановиться она должна самостоятельно, а для этого требуется время.Повторный прием может избавить от боли на период до двух лет, а параллельное применение физиотерапевтических процедур и правильное питание увеличивают период без рецидивов.  Эту особенность препарат проявляет не только при артрозе, но и при других заболеваниях суставов и позвоночника.
Эту особенность препарат проявляет не только при артрозе, но и при других заболеваниях суставов и позвоночника.
Инструкция к препарату Артра указывает на аналогичные показания, и здесь также отмечаются различные заболевания суставов и позвоночника, но при этом предусмотрено комплексное лечение. Прием таблеток даёт эффект при начальных стадиях заболевания, и об этом утверждается во многих отзывах. На поздних этапах развития болезни, как известно, все хондропротекторы малоэффективны, а если хрящ полностью разрушился, то в этом случае рекомендуется другое лечение в виде эндопротезирования сустава.
Чтобы лечение принесло пользу, следует учитывать противопоказания к применению Терафлекса или его аналога. Здесь необходимо обратить внимание на следующие проблемы:
- хроническая почечная недостаточность;
- беременность;
- лактация;
- детский возраст до 15 лет;
- повышенная чувствительность.
Кроме того, прием этих лекарств требует осторожности при диабете, склонности к появлению кровотечений и при бронхиальной астме.
Дона и другие хондропротекторы
Лечение при заболеваниях опорно-двигательного аппарата может включать в себя такой препарат, как Дона. Основным его компонентом является сульфат глюкозамина, который называют ещё строительным материалом, необходимым для восстановления хрящевой ткани, и поэтому препарат способствует восполнению глюкозамина в организме.  Применяется Дона практически во всех случаях, когда происходит разрушение хрящевой ткани, и это может быть остеоартроз, остеохондроз или иное похожее заболевание. Причём, в терапии часто используется Дона сразу в двух лекарственных формах, когда сочетается прием раствора порошка с курсом уколов, и, как свидетельствуют отзывы, такой вариант действует лучше. Дона помогает снять боль, воспаление, останавливает процесс разрушения суставной ткани, но, как все хондропротекторы, имеет противопоказания, среди которых острая сердечная недостаточность, беременность женщин, лактация, детский возраст до 12 лет. Однако прием этого лекарства может вызвать неприятные побочные реакции в виде запора, метеоризма, диареи, сонливости, головокружения, головной боли, тремора, нарушения сердечной деятельности, крапивницы.
Применяется Дона практически во всех случаях, когда происходит разрушение хрящевой ткани, и это может быть остеоартроз, остеохондроз или иное похожее заболевание. Причём, в терапии часто используется Дона сразу в двух лекарственных формах, когда сочетается прием раствора порошка с курсом уколов, и, как свидетельствуют отзывы, такой вариант действует лучше. Дона помогает снять боль, воспаление, останавливает процесс разрушения суставной ткани, но, как все хондропротекторы, имеет противопоказания, среди которых острая сердечная недостаточность, беременность женщин, лактация, детский возраст до 12 лет. Однако прием этого лекарства может вызвать неприятные побочные реакции в виде запора, метеоризма, диареи, сонливости, головокружения, головной боли, тремора, нарушения сердечной деятельности, крапивницы.
При суставных заболеваниях применяются и другие хондропротекторы, которые могут быть в виде порошка, таблеток или капсул, уколов, наружных средств. К примеру, часто назначается прием Структума или Хондроксида, уколы Эльбона, Хондролона, Адгелона, Нолтрекса или Алфлутопа. Как показывает практика, хондропротекторы, которые вводятся внутримышечно, дают эффект быстрее, чем при использовании представителей этой группы внутрь, поскольку в первом случае сразу идёт пополнение запасов или полная замена внутрисуставной жидкости. Инъекции на основе гиалуроновой кислоты делаются непосредственно в крупные суставы, и здесь часто используются Остенил, Синвиск, Синокром, Ферматрон, которые работают как заменители внутрисуставной жидкости и одновременно как хондропротекторы. На курс требуется меньше уколов, но лечение с их помощью следует повторить спустя полгода.
Применение уколов, прием капсул или таблеток рекомендуется дополнять мазями или гелями, и это может быть, к примеру, Хондроксид, КОНДРОнова или Хондроитин, которые снимают отёк и боль. Гель Хондроксид и мазь Хондроитин в своём составе содержат активное вещество хондроитина сульфат натрия, а в основу мази КОНДРОнова взяты глюкозамин и хондроитина сульфат. Эти или другие мази лучше действуют, если применяются в комплексе с физиотерапевтическими процедурами. Однако даже при комплексном использовании лекарств, которые способствуют восстановлению тканей, молниеносный эффект не получим, поскольку хрящевые и костные ткани восстанавливаются медленно.  Какой препарат для наружного применения подойдёт, зависит от индивидуальных особенностей организма, поскольку все они способны вызывать аллергические реакции. Кроме того, мазь или гель нельзя наносить при повреждении кожных покровов, при повышенной чувствительности к определённым компонентам, большая осторожность требуется при их использовании при беременности, лактации и для детей.
Какой препарат для наружного применения подойдёт, зависит от индивидуальных особенностей организма, поскольку все они способны вызывать аллергические реакции. Кроме того, мазь или гель нельзя наносить при повреждении кожных покровов, при повышенной чувствительности к определённым компонентам, большая осторожность требуется при их использовании при беременности, лактации и для детей.
Отзывы о действии хондропротекторов разные: одни пациенты с восторгом делятся впечатлениями от применения этих лекарств, а другие крайне недовольны, и это касается любых лекарственных форм. Часто бывает и так, что более дешёвые препараты подействовали быстрее и побочные реакции при этом не возникли. По убеждению других пациентов, дешёвые таблетки или мази не могут быть эффективными, и в связи с этим приводят собственные примеры. При детальном рассмотрении результатов оказывается, что лучший результат с минимумом побочных реакций и даже вовсе без них получен при строгом выполнении рекомендаций врача. Несмотря на то, что таблетки, капсулы, мази и гели можно приобрести в аптеке без рецепта, консультация врача и обследование необходимы. Следует также учитывать, что лечение даёт быстрый эффект тогда, когда заболевание находится на начальной стадии и часть хрящевой ткани ещё сохранилась, а чем больше разрушен хрящ, тем дольше он будет восстанавливаться.
2016-09-23
Остеоартроз позвоночника и периферических суставов приводит к дистрофическим изменениям хрящевой ткани опорно-двигательного аппарата. Данная патология в основном развивается в пожилом возрасте. Сопровождается возникновением неприятных симптомов, которые значительно затрудняют жизнь человека.

Основные признаки остеоартроза
Клиническая симптоматика заболевания варьирует в зависимости от места поражения. Чаще всего развивается шейный остеоартроз. Патология грудного, пояснично-крестцового отдела позвоночника и периферических суставов возникает немного реже. Общие признаки недуга включают следующие симптомы:

- Боль. Отличается на разных стадиях заболевания. В начале развития остеоартроза появляется нечасто, после физического перенапряжения. Может быть обусловлена длительным пребыванием в одном положении, например, сидении в неудобной позе. После небольшой разминки или отдыха неприятные ощущения проходят. Прогрессирование остеоартроза приводит к возникновению другой боли - венозной, обусловленной застоем крови в сосудах. Появляется в первые несколько часов ночного сна, имеет тупой, ноющий и постоянный характер. Возможно развитие болей и с утра, сразу после подъема с кровати. Они называются стартовыми и проходят от небольшой разминки или просто двигательной активности. Отсутствие адекватного лечения приводит к ущемлению нервных волокон. В этом случае боль становится сильной, приступообразной. Остеоартроз поясничного отдела позвоночника приводит к тому, что человек не может найти положение, чтобы облегчить состояние. Отдых и смена позы не помогают.
- Деформация суставов. Дегенеративные изменения хрящевой ткани приводят к потере его эластичности. В результате этого поверхность суставов становится шероховатой, появляются трещины. Хрящ истончается, что приводит к разрастанию костной ткани и развитию деформации.
- Симптомы воспаления. Патологический процесс в суставе приводит к возникновению отека и уплотнения окружающих тканей. Они становятся болезненными, кожа над ними приобретает красноватый оттенок.
- Нарушение функций. В результате сильных болевых ощущений человек не может выполнять привычные действия. Пытается щадить пораженное место и ограничивает повороты туловища, взмахи, поднятия и другие движения в месте поражения (шея, спина, поясница, периферические суставы). Наблюдается хруст в позвоночнике при изменении позы.
- Сильная деформация позвонков приводит к сдавливанию сосудов. Появляются симптомы нарушения мозгового кровообращения — головная боль, головокружение и даже зубная боль.
- Общее недомогание. Постоянный болевой синдром приводит к истощению пациента. Он плохо спит, не может полноценно расслабиться, чтобы отдохнуть. Симптомы усугубляются возникновением слабости и раздражительности.
Медикаментозное лечение остеоартроза
Терапия заболевания в первую очередь направлена на то, чтобы снять клинические симптомы и облегчить состояние пациента. Остеоартроз крестцово-подвздошных сочленений приводит к развитию сильной боли. С целью ее устранения применяют неспецифические противовоспалительные средства - таблетки, инъекции, мази. Эти препараты обладают выраженным противовоспалительным, анестезирующим, жаропонижающим действием. Эффективно воздействуют на патологический очаг, уменьшают отек и боль. Для этого используют средства на основе Диклофенака или Ибупрофена.

При отсутствии положительного результата от применения неспецифических противовоспалительных препаратов целесообразно назначение глюкокортикостероидов. Их применение проводится только в том случае, когда другое лечение было неэффективным. Принимать их следует по назначению врача, так как эта группа медикаментов обладает большим количеством побочных эффектов.
При сильно выраженном болевом синдроме возможно проведение паравертебральной блокады. Введенные таким образом лекарственные средства оказывают мгновенный эффект. Однако так лечить больного может только специалист - невропатолог или нейрохирург. Ведь без специальной подготовки правильно провести блокаду практически нереально. При поражении остеоартрозом периферических суставов гормональные препараты вводят непосредственно в суставную капсулу.

Снять мышечный спазм, который формируется в результате постоянной боли, помогут миорелаксанты. Эта группа лекарственных препаратов обладает способностью устранять напряжение. В результате этого происходит расслабление мышц, восстанавливается подвижность суставов и уменьшается боль. Самые распространенные представители этой группы - Мидокалм, Сирдалут, Баклофен. Для достижения терапевтического эффекта их нужно принимать на протяжении нескольких недель.
Лечение остеоартроза обязательно должно включать применение хондропротекторов - препаратов хондроитина и глюкозамина. Эти лекарственные средства стимулируют обменные процессы в хряще, содействуют его восстановлению, не допускают дальнейшего разрушения. Положительный результат виден не сразу, а только через несколько месяцев регулярного приема. Чаще всего препараты принимают в таблетках, однако для скорейшего достижения результата возможно комбинирование лекарственных форм. Схема лечения включает внутримышечное введение Румалона и пероральный прием Хондроитин комплекса.

Лечебная физкультура, массаж, дополнительные приспособления
Остеоартроз шейного отдела позвоночника лучше поддается терапии, если параллельно с применением медикаментозных препаратов использовать вспомогательные методики. Воротник Шанца - безопасный метод лечения, с его помощью можно снять нагрузку с позвоночного столба, обеспечить покой и восстановить кровообращение в пораженной области. Оказывает незначительное согревающее и легкое массажирующее действие. Благодаря этому замедляются процессы дегенерации хрящевой ткани, уменьшаются болевые ощущения.
Для уменьшения сдавливания нервных окончаний и кровеносных сосудов необходимо в течение дня следить за положением тела - спина и голова должны быть выпрямлены. Для сна нужно приобрести специальный ортопедический матрас и подушки. Это обеспечит физиологическое положение тела во время отдыха, благодаря чему можно полностью расслабить мышцы.

Комплексное лечение заболевания должно обязательно включать лечебную физкультуру. Ее можно делать только вне периода обострения. Необходимый перечень упражнений разрабатывается индивидуального для каждого пациента. Это происходит под контролем специалиста по ЛФК. Ведь многие движения при данном диагнозе попросту запрещены и могут принести больше вреда, чем пользы.

Хорошие результаты дает и массаж. Его должен делать специалист, обладающий необходимыми знаниями и умениями. Курс массажа состоит из 10 сеансов.
Физиотерапия в лечении заболевания
Снять воспаление, улучшить кровообращение и обменные процессы, уменьшить боль и отек помогут физиотерапевтические методы. Необходимые процедуры подбираются в зависимости от клинической симптоматики, состояния пациента и преобладающих симптомов.
Снять боль и другие неприятные ощущения поможет УФ-облучение в эритемных дозах. Под воздействием лучей в пораженных тканях накапливаются вещества, снижающие чувствительность нервов. Длительность лечения оставляет 5-6 сеансов, делать их нужно каждые 1-2 дня. Необходимая доза подбирается для каждого пациента в зависимости от локализации пораженного места - позвоночник или периферические суставы. А также с учетом индивидуальной реакции на воздействие ультрафиолетовых лучей.
 Противовоспалительным действием обладают следующие физиотерапевтические процедуры:
Противовоспалительным действием обладают следующие физиотерапевтические процедуры:
- Инфракрасная лазеротерапия. Активно применяется для больных, у которых в патологический процесс вовлечены шейный и поясничный отделы позвоночника, а также крестец. Под влиянием инфракрасных лучей снижаются болевые ощущения, активизируется кровообращение, уменьшается воспаление.
- Низкоинтенсивная УВЧ — терапия. Оказывает выраженный лечебный эффект на больной сустав. Способствует уменьшению воспаления, улучшает микроциркуляцию, убирает отек и стимулирует восстановление поврежденных тканей.
- Высокоинтенсивное сантиметроволновое лечение. Выявляет тепловое воздействие, стимулирует кровоснабжение, оказывает противоотечное действие, улучшает питание поврежденного хряща.
Ускорить процессы восстановления поможет высокоинтенсивная высокочастотная магнитотерапия. Данный метод обеспечивает локальное прогревание в месте применения. Благодаря этому рассасываются отеки, активизируются механизмы восстановления и регенерации поврежденных тканей хряща. Этот метод больше всего эффективен в лечении начальных стадий заболевания.
Улучшить питание хряща и кровообращение могут следующие физиотерапевтические процедуры:

- Ультразвук. Стимулирует обменные процессы, оказывает противовоспалительное действие, возобновляет клеточное дыхание тканей сустава.
- Сероводородные и радоновые ванны. Позволяют мышцам расслабиться, оказывают целебное воздействие на сочленовный участок сустава. Сероводород способствует кровообращению и выработке синовиальной жидкости, обеспечивает хорошее питание суставного хряща. Радоновые ванны снижают чувствительность нервных окончаний, уменьшая таким образом болевые ощущения. Улучшают кровообращение в области суставов, повышают сопротивляемость организма к воздействию разнообразных факторов.
Народные методы лечения
В комплексное лечение остеоартроза позвоночника и периферических суставов обязательно входят народные методы. Они не способны моментально облегчить состояние больного, однако могут оказать действенную помощь медикаментозным препаратам. При условии длительного лечения положительно влияют на состояние пораженных суставов.
 Самые популярные народные методы лечения остеоартроза - растирки на основе продуктов пчеловодства, приготовить которые можно самостоятельно в домашних условиях. Мед - это натуральное вещество, которое обладает уникальными свойствами (противовоспалительным и анестезирующим), способствует увеличению подвижности больных суставов. Мед следует использовать осторожно, предварительно убедившись в отсутствии аллергической реакции. Дли приготовления растирки следует воспользоваться следующими рецептами:
Самые популярные народные методы лечения остеоартроза - растирки на основе продуктов пчеловодства, приготовить которые можно самостоятельно в домашних условиях. Мед - это натуральное вещество, которое обладает уникальными свойствами (противовоспалительным и анестезирующим), способствует увеличению подвижности больных суставов. Мед следует использовать осторожно, предварительно убедившись в отсутствии аллергической реакции. Дли приготовления растирки следует воспользоваться следующими рецептами:
- Настойка прополиса. Вещество растопить на водяной бане и добавить такое же количество подсолнечного масла. После остывания средство втереть в позвоночник или периферические суставы, пораженные остеоартрозом. В завершение процедуры больное место следует хорошо укутать. Процедуру желательно проводить перед сном, чтобы воздействие лекарственных компонентов растирки продолжалось как можно дольше.
- Медовый массаж. Следует воспользоваться жидким незасахаренным веществом. С ним легче обращаться, он не способен травмировать кожу. Массаж нужно делать бережно и аккуратно. Особенно в тех местах, где суставы будут сочленяться. Оптимальное время проведения — перед сном, чтобы человек полностью смог расслабиться.
 Хорошие результаты в лечении остеоартроза показывают компрессы. Самое простое и доступное средство - капустный лист. Его удобнее всего прикладывать, если заболевание локализуется на суставах. Чтобы усилить целебное воздействие капусты, лист нужно немного отбить до появления сока, обернуть им больную конечность и утеплить место повязкой. Дополнительно лист можно смазать медом.
Хорошие результаты в лечении остеоартроза показывают компрессы. Самое простое и доступное средство - капустный лист. Его удобнее всего прикладывать, если заболевание локализуется на суставах. Чтобы усилить целебное воздействие капусты, лист нужно немного отбить до появления сока, обернуть им больную конечность и утеплить место повязкой. Дополнительно лист можно смазать медом.
Терапия остеоартроза включает применение настоек и отваров из лекарственных трав:
- Отвар из листьев лопуха. Растение измельчить (1 ст. л.), залить кипятком и проварить на водяной бане на протяжении 20 минут. Средство принимать за 20-30 минут до приема пищи по 1 ст. л. 4 раза в сутки.
- Настой из травы постулак. Для приготовления напитка растение нужно измельчить, взять 1 ст. л. и залить 200 мл холодной воды. Средство вскипятить, проварить 10 — 15 минут на медленном огне, процедить и настоять в течение 2 часов. Лекарство пить по 1 ст. л. 3 — 4 раза в сутки.
- Хорошими противовоспалительными свойствами обладает сбор листьев крапивы, корней петрушки, цветков бузины и коры ивы. Все компоненты нужно смешать в одинаковых пропорциях. 1 ст. л. смеси залить 200 мл кипятка и проварить на слабом огне 5 — 10 минут. После охлаждения процедить и принимать по 1/3 стакана 2 — 3 раза в день.
Терапия остеоартроза - трудоемкий процесс, требующий больших затрат времени и сил. Чтобы добиться стабилизации состояния и нормализации самочувствия, следует придерживаться рекомендаций врача и не заниматься самолечением.
-->
Список препаратов для лечения артроза коленного сустава
Артроз коленного сустава (гонартроз) - сложное заболевание, которое не всегда поддается лечению. Поэтому в данной статье мы подготовили для вас список лекарств, наиболее эффективных при лечении этого заболевания.
Предупреждение: вся информация о лечебных средствах при артрозе коленного сустава опубликована исключительно с информационными целями для личного ознакомления. Не пытайтесь самостоятельно использовать их без консультации врача: самолечение может нанести непоправимый вред вашему здоровью!
Все медикаменты для лечения остеоартроза колена можно разделить на несколько больших групп по механизму действия.
1-я группа: противовоспалительные средства
Именно с нестероидных противовоспалительных средств (НПВС) и начинается обычно лечение остеоартроза колена.
К этой группе препаратов относятся такие медикаменты, как аспирин (ацетилсалициловая кислота), фенилбутазон, этодолак, индометацин, сулиндак, ибупрофен, пироксикам, ацеклофенак, теноксикам, диклофенак, лорноксикам, напроксен, рофекоксиб, кетопрофен, мелоксикам, набуметон, тиапрофеновая кислота, нимесулид, флурбипрофен, целекоксиб и другие.
НПВС различаются как по силе действия, так и по вероятности развития побочных эффектов.
Эти средства не содержат в себе противовоспалительных гормонов, но тем не менее в большинстве случаев умеют хорошо справляться с болями в суставах и уменьшать воспаление в них.
Так, наибольшим противоболевым эффектом обычно обладают кетопрофен, диклофенак, индометацин, в то время как аспирин, ибупрофен, амидопирин снимают боли существенно хуже. Но поскольку у многих людей могут быть индивидуальные реакции на различные медикаменты, то у них эффективность этих лекарств может существенно отличаться от общепринятых норм - как в одну, так и в другую сторону.
Купить препарат Кетопрофен в аптеке с доставкой на дом или самовывозом >>>
Побочные эффекты
К сожалению, несмотря на то, что нестероидные противовоспалительные средства обычно помогают эффективно снимать боли при остеоартрозе и других болезнях, они не очень безопасны для здоровья и обладают достаточно сильными побочными эффектами. Именно поэтому врачи обычно назначают их не очень длительными курсами и по возможности в небольших дозах.
Чем же опасен прием НПВС?
а) проблемы со стороны желудочно-кишечного тракта, в первую очередь - влияние на слизистую оболочку желудка
Прием НПВС резко повышает вероятность развития эрозий и даже язв слизистой оболочки желудка. Особенно это касается людей, имевших ранее (или в настоящий момент) такие заболевания, как гастриты и язвенная болезнь желудка и двенадцатиперстной кишки, а также пожилых пациентов.
Однако в последнее время были синтезированы НПВС нового поколения, у которых негативное влияние на желудочно кишечный тракт значительно снижено.
Эта группа лекарств называются селективными ингибиторами ЦОГ-2, и к ней относятся такие средства, как нимесулид и целекоксиб.
б) побочные эффекты со стороны почек
НПВС уменьшают скорость почечного кровотока, а также способствуют задержке воды и натрия в организме, что может способствовать повышению кровяного давления, а также развитию острой сердечной недостаточности и почечной недостаточности.
в) проблемы со стороны сердца и кровеносных сосудов
Нестероидные противовоспалительные средства, помимо прочего, влияют и на систему свертывания крови. При неправильном их приеме у пациентов могут развиваться тромбозы сосудов и даже инсульт или инфаркт миокарда. К медикаментам, для которых свойственно такое воздействие, относятся в первую очередь те самые ингибиторы ЦОГ-2, которые снижают риск развития желудочных осложнений.
О чем следует помнить, принимая НПВС
Как вы видите, нестероидные средства совсем не так безобидны, как это принято считать. Именно поэтому не стоит самостоятельно назначать себе такое лечение, а нужно обратиться к врачу, который подберет подходящий именно для вас препарат и его дозу.
 Если есть необходимость принимать обезболивающие при артрозе коленного сустава длительно, лучше использовать для этого лекарства других групп, которые при длительном приеме не дают таких вредных побочных эффектов и обладают большим селективным (выборочным) действием, не оказывая негативного влияния на желудочную, почечную или сердечно-сосудистую системы.
Если есть необходимость принимать обезболивающие при артрозе коленного сустава длительно, лучше использовать для этого лекарства других групп, которые при длительном приеме не дают таких вредных побочных эффектов и обладают большим селективным (выборочным) действием, не оказывая негативного влияния на желудочную, почечную или сердечно-сосудистую системы.
Для этих целей больше подходит препараты типа мовалиса, которые можно принимать длительными курсами - от нескольких недель до нескольких месяцев и больше - но, разумеется, тоже только под контролем врача.
Кроме того, прием НПВС чреват тем, что он «затушевывает» симптомы артроза: как известно, боль - это сигнал от организма о том, что в нем что-то не в порядке. Если боль благодаря приему этих лекарств полностью снимается, то высока вероятность того, что человек с таким заболеванием махнет на болезнь рукой, расслабится и не будет делать ничего для выздоровления, кроме приема противоболевых лекарств.
Такой подход очень опасен, потому что, несмотря на отсутствие боли, болезнь продолжает прогрессировать, хрящевая ткань по-прежнему разрушается, а человек может думать, что у него все в порядке со здоровьем и беспокоиться ему не о чем.
На самом деле правильный подход к приему НПВС должен быть следующим: необходимо принимать эти лекарства по назначению врача, но не для того, чтобы забыть о болезни, а для того, чтобы создать возможность без болей в суставах проходить комплексное лечение: принимать другие лекарства, которые необходимы для лечения остеоартроза, проходить необходимые физиотерапевтические процедуры, курсы массажа и другие лечебные мероприятия, которые невозможно было бы осуществлять при наличии болей.
2-я группа средств: хондропротекторы
Хондропротекторы (ХП) - это лекарства, которые способствуют защите хрящевой ткани и усилению ее образования (синтеза) в суставах.
В отличие от противовоспалительных препаратов, ХП не просто убирают симптомы артроза коленного сустава, но и влияют на саму причину остеоартроза - способствуют улучшению питания хрящевой ткани и ее восстановлению. В этом смысле хондропротекторы - одни из наиболее важных лекарств для лечения данного заболевания.
К этой группе средств относятся такие действующие вещества, как хондроитин сульфат и глюкозамин. Они могут в разных комбинациях входить в состав различных лекарств - таких, как Дона, Терафрекс, Артра, Структум, Хондроксид, Эльбона, Хондроитин Акос, Хондролон, Зинаксин, Артрин и другие.
Артра
Артра - комбинированный препарат, содержащий поровну и глюкозамин, и хондроитинсульфат (по 500 мг каждого в одной капсуле). Препарат выпускается американской компанией Юнифарм, стоимость одной его упаковки, в зависимости от количества капсул, стоит от 500 до 1700 рублей. Артра считается одним из лучших хондропротекторов на настоящий момент.
Приобрести препарат можно, например, в этой аптеке >>>
Терафлекс
Это лекарство - тоже комбинированное: одна его капсула содержит 500 мг глюкозамина и 400 мг хондроитин сульфата, и выпускается немецкой компанией Bayer. Принимают терафлекс, в зависимости от стадии болезни, по 2-3 капсулы в сутки. Стоит он, в зависимости от количества таблеток, от 600 рублей (за упаковку 30 капсул) до 1500 (120 капсул) и выше.
К этому лекарству можно прицениться в недорогой аптеке >>>
Дона
Дона содержит только глюкозамин. Выпускается Дона в виде саше (пакетики с порошками для приема внутрь), капсул, а также ампул для внутримышечного введения. Для наиболее эффективного лечения производители рекомендуют сочетать его прием внутрь с внутримышечными инъекциями.
Данное лекарство выпускается компанией Роттафарм («Rottapharm») и цена его составляет от 1200 до 1800 рублей - как на капсулы и саше, так и на ампулы.
Посмотреть стоимость этого лекарства в аптеке >>>
Хондролон
Это - моно-препарат хондроитин сульфата, который выпускается российской фармацевтической компанией «Микроген». Выпускается он в виде сухого вещества в ампулах для разведения и последующего внутримышечного введения.
Одна ампула, которую необходимо развести в 1 мл воды, содержит 100 мг активного вещества. Вводят хондролон по [информация до дозе лекарства удалена; для получения квалифицированного лечения обратитесь к врачу] курсом 25-30 инъекций. Цена его на начало 2013 года составляет от 1000 до 1200 рублей за упаковку из 10 ампул.
Структум
Структум - это тоже моно-препарат, который содержит хондроитин сульфат в количестве 250 и 500 мг. Выпускается компанией Пьер Фабр Медикамент Продакшнс (Франция).
Он назначается в дозе [информация до дозе лекарства удалена; для получения квалифицированного лечения обратитесь к врачу]. Упаковка с 60 капсулами этого хондропротектора обойдется вам в 1400-1700 рублей, или чуть дешевле - как в этой аптеке.
Эльбона
Эльбона - российское средство, в состав которого входит только глюкозамин сульфат. Выпускается это лекарство в 2 мл ампулах (плюс 1 мл ампулы с растворителем) для внутримышечного введения; одна ампула содержит 400 мг действующего вещества.
Хондроитин АКОС
Как видно по названию, этот ХП - также моно-лекарство, содержащий хондроитин сульфат в количестве 250 мг действующего вещества в одной капсуле. Это лекарство, так же как и предыдущее, выпускается в России.
Хондроксид
Это медицинское средство содержит только одно действующее вещество - хондроитин сульфат, однако выпускается не только в виде капсул (по 250 мг) но и в виде 5%-ной мази. Он выпускается российской фармкомпанией Нижфарм.
Для терапевтического эффекта доза этого лекарства, как и у других представителей этой группы, должна составлять [информация до дозе лекарства удалена; для получения квалифицированного лечения обратитесь к врачу].
Упаковка из 60 капсул обойдется в 600-800 рублей. Мазь же в 30 граммовой тубе будет стоит от 300 до 500 рублей (по данных из московских интернет-аптек).
О чем важно помнить пациенту при лечении хондропротекторами?
- прежде всего, хондропротективные лекарства - это препараты замедленного действия. Это означает, что эффект от лечения развивается очень медленно, и его можно увидеть только через 3-5 месяцев, а курс лечения этими препаратами составляет от 6 до 12 месяцев и иногда более; запаситесь терпением.
- ХП работают только ранних стадиях артроза - на 1 и 2 степени; при 3 степени этого заболевания хондропротекторы принимать уже не имеет смысла, так как на ней вся хрящевая ткань сустава уже разрушена и восстанавливаться там попросту нечему.
- среди врачей сейчас нет общего мнения о том, стоит при принимать глюкозамин и хондроитин сульфат вместе или раздельно. Есть исследования, которые говорят о том, что при совместном введении этих двух веществ они могут ослаблять действие друг друга. Но пока этот вопрос остается открытым, лучше оставить его на усмотрение вашего лечащего врача и по возможности отдавать предпочтение продукции крупных, надежных фармацевтических компаний с высоким качеством продукции.
Медикаменты для внутрисуставного введения (инъекции внутрь сустава)
 Помимо лекарств, назначаемых внутрь и внутримышечно, большой терапевтический эффект при остеоартрозе дает введение различных лекарственных средств прямо в полость сустава (внутрисуставные инъекции). Благодаря такому способу введения лекарства напрямую попадают прямо в область воздействия - в синовиальную жидкость, через которую и питается хрящевая ткань.
Помимо лекарств, назначаемых внутрь и внутримышечно, большой терапевтический эффект при остеоартрозе дает введение различных лекарственных средств прямо в полость сустава (внутрисуставные инъекции). Благодаря такому способу введения лекарства напрямую попадают прямо в область воздействия - в синовиальную жидкость, через которую и питается хрящевая ткань.
Чаще всего для введения в сустав используют кортикостероидные противовоспалительные гормоны: гидрокортизон, кеналог, целестон, дипроспан, флостерон и другие. Эти средства вводятся внутрь сустава, поскольку при приеме в таблетках такие лекарства дают очень много побочных эффектов. Но при введении прямо в сустав они очень быстро и эффективно уменьшают боли и воспаление в суставе, облегчая состояние больного.
Важный момент: кортикостероиды, как и препараты НПВС, не лечат остеоартроз, а только оказывают противовоспалительное и противоболевое действие. Для того, чтобы по-настоящему лечить это заболевание, необходимо использовать другие препараты - те же хондропротекторы.
Также в последние годы используется такой метод лечения, как внутрисуставное введение гиалуроновой кислоты (гиалоруната натрия). Это средство действует на сустав как «жидкий протез» или дополнительная синовиальная жидкость, которая словно создает в суставе защитный слой, улучшающий движение в суставе, способствует уменьшению травматизации сустава при движениях, увлажняет хрящевую ткань и улучшает ее питание.
Гиалуронат натрия выпускается в виде таких препаратов, как ферматрон, дьюралан, остенил, синвиск. Лечебный эффект от введения этих медикаментов обычно бывает очень хороший, но, к сожалению, такое лечение может себе позволить далеко не каждый.
Так, одна доза ферматрона для внутрисуставного введения обойдется в 3500-4000 рублей, в то время как лечебный курс составляет 3-4 инъекции 1 раз в неделю в каждый больной сустав. Поэтому большая цена - единственный фактор, который сдерживает развитие этого метода лечения.
Лекарства местного действия
Хороший лечебный эффект при гонартрозе оказывают и различные медикаменты, применяемые местно.
Так, в качестве лечебных мазей и гелей для местного применения хорошо себя показали такие мази, как Фастум-гель, индометациновая и бутадионовые мази, Меновазин, Вольтарен-гель, Никофлекс-крем, Эспол, диклофенак-мазь и многие другие.
Они оказывают хорошее лечебное действие, однако важно помнить о том, что через кожу к «месту назначения» - больному суставу - проходит лишь от 4 до 8% лекарственного вещества, поэтому противовоспалительное и противоболевое лечение мазями, кремами и гелями почти всегда необходимо дополнять лекарствами, принимаемыми внутрь или внутримышечно.
Для приготовления лечебных компрессов можно использовать различные лечебные вещества для наружного применения. К ним относятся, например, бишофит (производное нефти, оказывающее благотворное влияние при артрозе), димексид (противовоспалительное и противоболевое лекарство, которое хорошо проникает через кожу), а также медицинская желчь, которая обладает хорошими согревающими и рассасывающими свойствами.
Однако для того, чтобы держать под контролем такое сложное заболевание, как артроз коленных суставов, иногда бывает недостаточно только приема препаратов в том или ином виде.
Медикаментозное лечение необходимо сочетать с физиотерапевтическими процедурами при артрозе суставов, санаторно-курортным лечением, а также, если ваш лечащий врач не возражает, можно использовать эффективные народные рецепты лечения гонартроза.
И помните: для эффективной терапии артроза коленного сустава опасно заниматься самолечением. При возникновении болей в суставах обязательно обратитесь к врачу!
Важный факт:
Болезни суставов и лишний вес всегда связаны друг с другом. Если эффективно снизить вес, то и здоровье улучшится. Тем более, что в этом году снижать вес гораздо легче. Ведь появилось средство, которое…
Рассказывает известный врач >>>
Достижения в изучении патогенеза остеоартроза позволили рассматривать это заболевание, «как гетерогенную группу заболеваний суставов различной этиологии, но со сходными биологическими и клиническими признаками и исходом, приводящим к полной потере хряща и сопутствующему поражению других компонентов сустава (субхондральная кость, синовиальная оболочка, связки, капсула и периартикулярные мышцы)».
Основным клиническим проявлением остеоартроза является боль, нередко предшествующая рентгенологическим проявлениям болезни . Боль сопровождается нарушением функции пораженного сустава. И боль, и ограничение подвижности крупных суставов нижних конечностей способствуют развитию значительных функциональных ограничений в ежедневной активности , поэтому лечение заболевания направлено в первую очередь на уменьшение болевого синдрома и, как результат этого - улучшение функции сустава.
Лечение остеоартроза должно включать различные нефармакологические методы: образование больных, физическая терапия, чрескожная стимуляция и др. Однако при недостаточной эффективности нефармакологических методов лечения требуется лекарственная терапия . Широко используются в терапии остеоартроза неопиоидные (парацетамол) и центральные (трамадол) анальгетики, нестероидные противовоспалительные препараты (НПВП), кортикостероиды для внутрисуставного введения, а также препараты гиалуроновой кислоты. Простые анальгетики обычно применяют на ранней стадии заболевания или при наличии интенсивных болей в суставах, а также как дополнение к НПВП. Внутрисуставные введения кортикостероидов проводят редко, т.к. они усугубляют дегенерацию хряща. Наиболее широко применяются НПВП, без которых не мыслится комплексная терапия остеоартроза. Позитивное действие НПВП при остеоартрозе определяется не только их антивоспалительным эффектом, но и отчетливым анальгетическим действием .
К сожалению, эффективное применение нестероидных противовоспалительных препаратов лимитируется угрозой развития серьезных нежелательных эффектов, прежде всего со стороны желудочно-кишечного тракта. Наибольшее клиническое значение имеет НПВП-гас-тропатия - эрозии и язвы желудка и/или двенадцатиперстной кишки, которые могут осложниться желудочно-кишечным кровотечением, перфорацией и нарушением проходимости . НПВП снижают эффективность некоторых антигипертензивных средств, а у больных с артериальной гипертензией могут приводить к повышению артериального давления .
Представляет несомненный интерес создание лекарственных средств, обладающих не только влиянием на симптомы болезни, но и способностью замедлять прогрессирование заболевания. Таковыми средствами являются структурно-модифицирующие препараты: хондроитин сульфат (ХС) и глюкозамина сульфат (ГС) .
По заключению экспертов Европейской антиревматической лиги (EULAR), пероральные хондропротекторы (ГС и ХС) являются средствами лечения артроза с наиболее доказанной эффективностью. Благоприятные ближайшие и отдаленные результаты их применения были получены во многих исследованиях, заслуживающих доверия .
С целью оказания структурно-модифицирующего эффекта костной и хрящевой тканей, а также противовоспалительного и анальгетического действия рассчитано создание препарата Бора-Бора (ББ). В состав 1 капсулы ББ входят 2 мг бора, в форме легко усвояемой и хорошо зарекомендовавшей себя в США биологически активной добавки фирмы FutureCeuticals «Фру-текс-Б»-«FruiteX-B» (патент США: US Patent № 5962049). В ББ также входит комплекс ингредиентов, содержащий 13 мг изофлавонов сои, 48 мг бромелайна, 15 мг олигопроантацидов, 9 мг куркумина, 33 мг экстракта босвелии, 67 мг экстракта имбиря, 50 мг витамина С и 200 МЕ витамина D3.
Целью нашего исследования явилось изучение клинической эффективности и безопасности препарата Бора-Бора у пациентов с остеоартрозом.
Материалы и методы
В исследовании приняли участие 45 пациентов (все женщины в возрасте от 40 до 70 лет; средний возраст составил 53,2±9,25 года) с остеоартрозом коленных суставов согласно классификационным критериям Альтмана и др. (1991 г.). У 27 (60%) больных была диагностирована I, у 14 (31%) - II, у 4 (9%) - III стадия заболевания. Средняя продолжительность заболевания составила 6,2±0,98 лет (от 1 года до 20 лет). Ухудшение состояния в виде нарастания болевого синдрома, уменьшение подвижности суставов наблюдалось у 24 (53%) обследованных на протяжении от 1 до 3 недель, у 21 (47%) больных - в течение 1 месяца.
26 (58%) пациенток в течение 2 мес. до включения в исследование постоянно принимали различные нестероидные противовоспалительные препараты (НПВП): 7 больных (16%) - диклофенак натрия в дозе 100 мг/сут., 6 (13%) - ибупрофен 800 мг/сут., 10 (22%) - нимесулид 200 мг/сут., 3 (7%) - мелоксикам 15 мг/сут. Эпизодически принимали НПВП 19 (42%) пациенток. Все больные на время исследования в качестве анальгетика получали парацетамол.
У 21 (46,7%) обследованной пациентки была выявлена артериальная гипертензия: у 12 (26,7%) - I степени, у 9 (20%) - II степени. Пять пациенток страдали хроническим гастритом вне обострения. У 3 больных был выявлен хронический пиелонефрит вне обострения, у 4 пациенток ранее была диагностирована миома матки.
В качестве гипотензивной терапии пациенты получали ингибиторы АПФ (эналаприл, фозиноприл), антагонист кальция амлодипин, индапамид.
Критериями включения в исследование были: диагноз гонартроза с рентгенологически I-III стадией, при наличии болевого синдрома не менее 40 мм по визуальной аналоговой шкале, возраст пациентов от 40 до 70 лет, пациентки детородного возраста, использующие методы контрацепции, или пациентки, находящиеся в менопаузе не менее 2 лет. Все пациентки подписывали информированное согласие на участие в исследовании. В исследование не включались пациентки с вторичным остеоартрозом, беременные, кормящие матери или женщины детородного возраста, отказывающиеся использовать методы контрацепции в течение периода исследования, пациенты, проводившие внутрисуставные инъекции глюкокортикостероидов в течение 4 не-дель до начала исследования, пациентки, не желающие прекратить прием НПВП и хондропротекторов на время исследования, пациентки с тяжелыми сопутствующими заболеваниями (ИБС, сердечная недостаточность, цереброваскулярные заболевания, сахарный диабет), а также пациентки, имеющие нарушение функции печени и почек.
Пациенты были рандомизированы в две подгруппы: больные основной группы (25 больных) получали Бора-Бора, пациенты группы сравнения (20 больных) - только анальгетики. Длительность терапии составила 2 месяца. Пациенты были обследованы трижды. Во время первичного обследования проводилось подписание информированного согласия, определение критериев включения/исключения (стадия гонартроза, интенсивность боли, функциональная активность). При включении пациента в исследование проводился забор крови для анализов (биохимические показатели функции почек и печени, общий анализ крови, ЭКГ). Все пациенты вели дневники, где указывали потребность в анальгетиках (количество таблеток парацетамола ежедневно), цифры АД. Бора-Бора назначался в течение двух месяцев по одной капсуле 3 раза в сутки. По-вторное обследование проводилось через месяц (визит 1), заключительный визит осуществляли через 2 месяца (визит 2). Эффективность Бора-Бора оценивали по общепринятым критериям оценки препаратов для лечения остеоартроза: суммарному индексу Лекена, боли в покое по визуально-аналоговой шкале (ВАШ), при ходьбе (по ВАШ), потребности в анальгетике (парацетамол), оценке эффективности лечения врачом и больным. Больные двух групп были сопоставимы по возрасту, полу, основным клиническим проявлениям (табл. 1).
Результаты и обсуждение
На фоне терапии Бора-Бора выявлена отчетливая положительная динамика - уменьшение индекса Лекена на протяжении всего времени наблюдения. Через 1 мес. от начала лечения было отмечено увеличение функциональной подвижности пораженных суставов. У всех пациентов, получавших Бора-Бора, подтверждено уменьшение и изменение характера болевого синдрома, оцениваемого пациентами по ВАШ. Изучали интенсивность болей в покое, при ходьбе по ровной местности, наличие «стартовой боли» в исследуемом коленном суставе, интенсивность ночных болей (табл. 2). Аналь-гетический эффект достигался на 2-й неделе терапии и нарастал к 4-й неделе. Выявлено достоверное уменьшение боли в покое (р<0,05), ночной боли (р<0,05), болей при физической нагрузке (р<0,05), «стартовой боли» (р<0,05) при приеме Бора-Бора (рис. 1-4).
В основной группе отмечено уменьшение числа пациентов, нуждающихся в дополнительном приеме парацетамола, что позволило со 2-й недели проводить монотерапию Бора-Бора у 60% больных, у 40% больных отмечено достоверное (p<0,01) уменьшение потребляемой дозы парацетамола.
В группе сравнения, получавшей парацетамол при болях, отмечено уменьшение потребляемой дозы к 6-й неделе, однако изменение дозы препарата было статистически не значимо (табл. 3, рис. 5).
В основной группе у больных без артериальной гипертензии не было зафиксировано повышения артериального давления, у больных с артериальной гипертензией не было увеличения дозы гипотензивных препаратов.
На протяжении всего периода исследования переносимость Бора-Бора была хорошей, нежелательные явления при приеме Бора-Бора отмечались у 4 (2%) пациентов в виде неприятных ощущений в эпигастральной области. Однако эти симптомы были слабо выражены, непродолжительны и не потребовали прекращения лечения. Все лабораторные параметры и показатели ЭКГ в процессе терапии не отличались от исходных.
Положительный (хороший и умеренный) эффект терапии по оценке врача отмечен у 85% пролеченных больных. По мнению пациентов, положительные результаты лечения достигнуты в 90% наблюдений.
Таким образом, проведенное исследование показало терапевтическую эффективность Бора-Бора в лечении гонартроза. Препарат оказывает выраженный симптомо-модифицирующий эффект, проявляющийся значительным уменьшением болевого синдрома, увеличением функциональной активности пораженных суставов, значительным снижением дозы анальгетика. Бора-Бора характеризовался хорошей переносимостью.


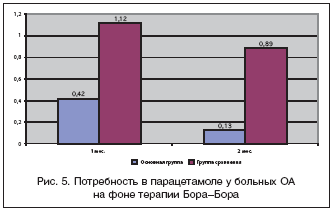
Литература
1. Балабанова Р.М., Запрягаева М.Е. Роль нестероидных противовоспалительных препаратов в комплексной терапии остеоартроза // CONSILIUM MEDICUM. -2006.-№12.-С.1030-1033.
2. Бадокин В.В. Медикаментозная терапия первичного (идиопатического) остеоартроза //Русский медицинский журнал.-2003.-№11(5).-С.243-245.
3. Каратеев А.Е. Профилактика опасных осложнений со стороны желудочно-кишечного тракта при лечении НПВП в клинической практике: проблемы и их решение// Клиническая фармакология и терапия.- 2007.-№16.-С.81-84.
4. Коршунов Н.И., Ершова О.Б. Современные подходы к фармакотерапии остеоартроза //CONSILIUM MEDICUM.- 2006.-№ 2.-С.34-38.
5. Лесняк О.М. Боль при остеоартрите крупных суставов//CONSILIUM MEDICUM.-2006.-№2.-С. 34-38.
6. Мазуров В.И., Онущенко И.А. Остеоартроз.-Санкт-Петербург: СПбМАНО, 2000.-116с.
7. Стрюк Р.И. Структурно-модифицирующая терапия остеартроза // Фарматека.- 2006.-№9.С.1-5.
8. Leeb B.Scbweizer H. et al. A metaanalysis of chondroitin sulfate in the treatment of osteoarthritis.//Y Rheumatol.-2000.-№27.-С.205-211.
9. Jobnson AG, Nguyen TV et al. Do nonsteroidal anti-inflammatory drugs affect blood pressure? A meta-analysis.// Ann Intern Med.-1994.-№121.-С.289-300.
10. Pope YE, AndersonYY et al. A meta-analysis of tbe effect of nonsteroidal anti- inflammatory drugs on blood pressure.// ArcbIntern Med.-1993.-№153.-С.477-484.
11. Mazieres B, Combe B,et al Chondroitin sulfate in osteoarthritis of the knee: a prospective double blind placebo-controlled multicenter clinical study.//Y Rheum.- 2001.-№28.-С.173-81.
12.Mc Alindon TE, La Valley MP et al.Glucosamine and chondroitin for the treatment of osteoarthritis. A systematic quality assessment and meta-analysis.//YAMA.-2000.-№283-С.1469-75.

