Катарактой страдает более 1,7 миллиона граждан России. Ежегодно в нашей стране делают более 180 тысяч операций по этому поводу. Правильная реабилитация после удаления катаракты является значимой частью восстановления зрения.
Послеоперационный период после удаления катаракты — этапы восстановления после операции
Реабилитация после экстракции зависит от типа вмешательства. Наиболее быстро восстанавливаются пациенты, перенесшие ультразвуковую или лазерную факоэмульсификацию.
Реабилитационный период условно можно разделить на три этапа:
- Первый этап. 1-7 день после операции.
- Второй этап. 8-30 день после операции.
- Третий этап. 31-180 день после операции.
На первом этапе пациент отмечает явное улучшение зрения, но полностью эффект от экстракции катаракты проявляется позже.
- Первый этап характеризуется острой реакцией организма на вмешательство. После завершения действия анестезии могут появится боли различной интенсивности в глазу и окологлазничной области. Для купирования боли окулист чаще всего назначает нестероидный противовоспалительный препарат в стандартной дозировке.
Кроме болевых ощущений, пациента на первом этапе послеоперационного периода часто беспокоит отечность век. Ограничения в питании, приеме жидкости, положение во время сна помогают преодолеть это явление без применения лекарственных средств.
- Второй этап послеоперационного периода характеризуется нестабильной остротой зрения и требует соблюдения щадящего режима. Для чтения, просмотра телепередач, работой за компьютером могут потребоваться временные очки.
В течение всего второго этапа восстановительного периода пациенту назначают глазные капли по индивидуальной схеме. Обычно врач подбирает противовоспалительные и дезинфицирующие растворы. Кратность введения и доза препарата постепенно уменьшаются.
- Третий этап послеоперационного периода занимает большой отрезок времени. В течение всех пяти месяцев сохраняются некоторые ограничения в режиме. Если пациенту была проведена ультразвуковая или лазерная факоэмульсификация, то к началу третьего периода, зрение восстанавливается максимально. При необходимости можно подбирать постоянные очки (контактные линзы).
В том случае, если проводилась экстракапсулярная или интракапсулярная экстракция катаракты, то полное восстановление зрения вероятно только к конце третьего этапа после снятия швов. Тогда же можно будет при необходимости подобрать постоянные очки.
Ограничения после операции по поводу катаракты больным желательно излагать и в устной, и в письменной форме. Выполнение рекомендаций может помочь восстановить зрение и избежать осложнений операции.
Ограничения касаются:
- Зрительных нагрузок.
- Режима сна.
- Гигиены.
- Физических нагрузок.
- Поднятия тяжестей.
- Тепловых процедур.
- Использования декоративной косметики.
- Питания и приема жидкостей.
- Приема алкоголя и курения.
- Интенсивных зрительных нагрузок желательно избегать весь реабилитационный период.
- Просмотр телевизора и работа за компьютером допустимы уже на следующий день после операции, но их длительность необходимо ограничивать 15-60 минутами.
- Читать можно при хорошем освещении, но только при отсутствии дискомфорта со стороны глаза.
- От вождения автомобиля лучше отказаться на один месяц.
- Ограничения в режиме сна касаются в основном позы. Спать нельзя на животе и на стороне оперированного глаза. Такие рекомендации необходимо соблюдать до месяца после вмешательства. Продолжительность сна также влияет на восстановление зрения. В первые дни после экстракции катаракты большинство врачей рекомендуют пациентам спать минимум 8-9 часов в сутки.
- Ограничения в гигиене помогают предотвратить попадание в прооперированный глаз воды, косметических средств, инородных частиц. В первые дни умываться надо аккуратно и без использования мыла или геля. Лучше всего осторожно протирать лицо влажной ватой. При попадании воды, косметических средств — пациент должен промыть глаза водным раствором фурацилина 0,02% (левомицетина 0,25%).
- Для предотвращения попадания в глаза инородных частиц первые дни после операции пациенту рекомендуют носить двухслойную марлевую повязку, плотно фиксирующую глаз в закрытом состоянии. Длительное время после экстракции катаракты нельзя находится в пыльных, задымленных помещениях.
- Физические нагрузки могут провоцировать повышение внутриглазного давления, смещение интраокулярной линзы, кровоизлияния. Интенсивные и резкие движения необходимо ограничивать минимум месяц после вмешательства. Некоторые виды спорта навсегда противопоказаны после экстракции катаракты. Например, нельзя заниматься велоспортом, прыжками в воду, ездить верхом.
- Поднятие тяжестей в послеоперационном периоде ограничивают. Первый месяц максимальный вес ноши — 3 килограмма. Позже можно будет поднимать до 5 килограмм.
- Тепловые процедуры могут способствовать кровоизлияниям. Минимум на месяц пациент рекомендуют отказаться от посещения бани, сауны, пребывания под открытым солнцем, мытья головы горячей водой.
- Декоративную косметику на лицо нельзя наносить в течение 4-5 недель после экстракции катаракты. В дальнейшем ей можно пользоваться с осторожностью.
- На несколько недель в питании ограничивают пряности, соль, животные жиры. Для борьбы с отеками в первые дни после хирургического лечения уменьшают потребление жидкости.
- Прием алкоголя и курение рекомендуется исключить минимум на месяц. Важным моментом является борьба с пассивным курением.
Для контроля восстановления зрения в послеоперационном периоде пациенту необходимо регулярно проходить осмотр окулиста. В первый месяц после операции такие посещения рекомендуются еженедельно. Далее консультации проводятся по индивидуальному графику.
Возможные последствия и осложнения операции при катаракте
Негативные последствия экстракции катаракты связаны с:
- Индивидуальными особенностями организма.
- Нарушениями рекомендаций врача после операции.
- Ошибкой окулиста во время вмешательства.

Наиболее часто после удаления катаракты развиваются следующие осложнения:
- Вторичная катаракта (10-50%).
- Повышение внутриглазного давления (1-5%).
- Отслойка сетчатки (0,25-5,7%).
- Макулярный отек (1-5%).
- Смещение интраокулярной линзы(1-1,5%).
- Кровоизлияние в переднюю камеру глаза. (0,5-1,5%).
- Вторичная катаракта может развиваться при экстракапсулярной экстракции катаракты, ультразвуковой или лазерной факоэмульсификации. Частота развития осложнения меньше при использовании современных методах микрохирургии. Также на возникновение вторичной катаракты оказывает материал интраокулярной линзы.
Вторичная катаракта успешно поддается лечению с помощью хирургической или лазерной капсулотомии.
- Повышение внутриглазного давления часто наблюдается в первые дни после операции. Обычно достаточно применения специальных глазных капель в течение 2-4 дней. В случае стойкого повышения показателей проводят пункцию передней камеры глаза.
- может потребовать хирургического вмешательства. Объем повреждений определяет ограничение полей зрения. Высока вероятность отслойки сетчатки при сахарном диабете и близорукости.
- Отек макулярной области (синдром Ирвина-Гасса) характерен после экстракапсулярной экстракции катаракты. Сахарный диабет, и нарушения послеоперационных рекомендаций повышают риск развития данного осложнения.
- Смещение интраокулярной линзы (децентрализация или дислокация) чаще всего вызвано ошибками окулиста во время операции. Децентрализация требует оперативного вмешательства при значительном смещении (0,7-1 мм). Дислокация всегда является показанием к хирургическому лечению.
- Кровоизлияние в переднюю камеру глаза является следствием ошибки врача или несоблюдения ограничений пациентом в послеоперационном периоде.В большинстве случаев бывает достаточно консервативной терапии. Реже выполняется промывание передней камеры.
Профилактика катаракты – как избежать заболевания?
Большинство факторов, способствующих появлению катаракты не поддаются модифицирующему воздействию. Так, пожилой возраст и наследственная предрасположенность являются причиной развития заболевания чаще всего. Повлиять на эти параметры невозможно.
Профилактика катаракты возможна у больных сахарным диабетом. Достижение компенсации углеводного обмена снижает риск развития помутнения хрусталика у таких пациентов.
Роговица – самая выпуклая часть зрительного аппарата – отвечает за светопреломляющую функцию и является неотъемлемой частью восприятия окружающей информации.
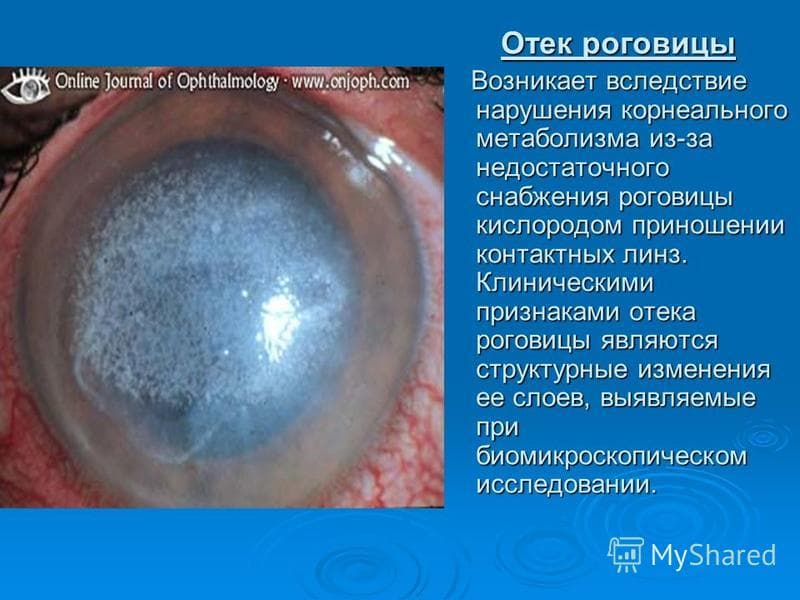
Отёк роговицы – распространённое явление, возникающее по разным причинам. При отёке больной испытывает массу неприятных ощущений. Окружающие предметы ему кажутся размытыми, фокус расплывается. В данной статье вы узнаете о причинах и симптомах, а также о методах лечения отёка роговицы.
Определение заболевания
Роговица глаза представляет собой основной компонент системы преломления. В этой выпукло-вогнутой линзе, толщина которой составляет не более одного миллиметра, имеются 6 прозрачных слоёв.
Роговица не только преломляет свет, но и защищает глаза от негативного внешнего влияния, например, от частичек пыли, витающих в воздухе. Обладая высокой чувствительностью, роговица спасает глаз от засорения путём смыкания ресниц, а также вымывания частиц слёзной жидкостью. При развитии поражения изменяются её свойства, снижается светопроницаемость, развивается светобоязнь, зрение существенно снижается, особенно в утренние и вечерние часы.
В результате патологического процесса отёки в роговице могут способствовать разрушению вещества роговичного слоя, а далее – его некрозу.
Причины возникновения
Причины отёка роговицы могут быть следующими:
Симптомы
Отёк роговицы проявляется в формировании складок и вертикальных линий в её слоях. Нарушение её прозрачности и утолщение приводит к появлению пелены перед глазами и снижению остроты зрения, а во время ношения контактных линз человек начинает испытывать дискомфорт.
При постоянном и длительном отёке организм начинает компенсировать нарушение появлением в роговице сетки кровеносных сосудов. При этом изменяется структура основная часть роговицы – стромы; , происходит проникновение липидов и нарушение прозрачности роговой оболочки.
Отёк роговицы может сопровождаться такими симптомами, как:

Нередко отёк роговицы протекает бессимптомно, и выявить данную патологию можно только при осмотре окулиста.
Возможные осложнения
Если отёк запущенный и хронический, возникает васкуляризация, т. е. образуются новые кровеносные сосуды внутри роговицы . Этот признак можно заметить только во время биомикроскопического обследования.
Отёк роговицы приводит к и значительному снижению зрения. Если роговичный отёк приобретает хроническую форму, то нередко требуется хирургическое вмешательство.
Лечение
Терапия полностью зависит от причины, спровоцировавшей патологию.
Диагностика проводится офтальмологом. Для исключения инфекций назначаются лабораторные исследования. Оценка степени отёка роговицы проводится с помощью методики, называющейся в медицине (измерение толщины с помощью ультразвука или оптики). Окулист при необходимости может назначить пробу Ширмера, которая позволит определить уровень вырабатываемой глазом слёзной жидкости.
Медицинским способом
Тактика лечения медицинскими препаратами выбирается в зависимости от причины, спровоцировавшей отёк роговицы.
Причина – контактные линзы
Если источник проблемы – контактные линзы, первое, что необходимо сделать, – прекратить ими пользоваться до полного исчезновения симптомов.
Бактериальная инфекция часто становится результатом неправильного ношения линз. Провоцируют роговичный отёк такие бактерии, как золотистый стафилококк, синегнойная палочка, амёбная инфекция.
Лечение в данном случае заключается в местном применении антибактериальных средств , таких как , . Содержащиеся в этих препаратах антибиотики быстро и эффективно помогут пациенту.

Левофлоксацин используют при отеке роговицы
Причина – осложнение после операции по удалению катаракты
Роговичный отёк после операции на катаракту иногда возникает на следующие сутки после процедуры . Причиной отёка в этом случае является большое количество жидкости, которое проходит через глаз во время дробления и вымывания заменяемого хрусталика глаза. Чем плотнее катаракта и ниже зрение – тем вероятнее развитие послеоперационного отёка роговицы.
Как правило, отёк роговицы после операции не требует дополнительного лечения. Исчезает самостоятельно в течение 1-2 недель.
В редких случаях отёки снимаются с помощью уколов и процедур, которые при необходимости назначает лечащий врач.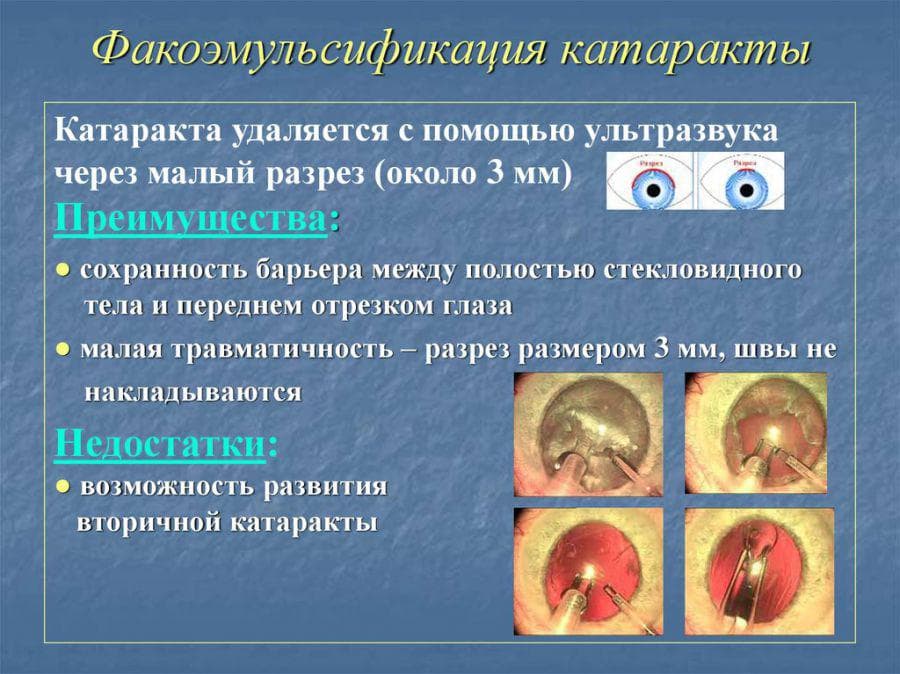
Инфекции
Лечение инфекционных заболеваний, вызвавших роговичный отёк, требует , противогрибковой или . Обычно применяются местные средства (глазные капли), но при более тяжёлом состоянии назначаются таблетки или внутривенные инъекции.
При вирусных заболеваниях применяют препараты, содержащие интерферон (например, ), а также искусственную слезу.

Офтальмоферон используют при вирусных заболеваниях роговицы глаза
При бактериальных инфекциях показаны антибактериальные средства (Моксифлоксацин, Левофлоксацин).

Моксифлоксацин используют при бактериальных инфекциях
Аллергическая реакция
Чтобы снять отёк роговицы аллергического характера первым делом нужно определить и устранить контакт с аллергеном (косметика, пыль, шерсть животных, пыльца растений, парфюмерия). Для снятия симптомов следует принять антигистаминный препарат (Диазолин, Супрастин, Димедрол).

Диазолин – антигистаминный препарат
Отёк роговицы после травмы
Травма роговицы – довольно распространённое явление
. Лёгкая травма не требует лечения. Если же повреждение значительное, то врача нужно вызывать немедленно. До прибытия помощи нужно часто моргать (если инородное тело этому не мешает) и промыть глаз чистой водой.
При травме не трите веки пальцами, самостоятельно не вытаскивайте инородное тело, вонзившееся в глаз.
Хирургически
Если методы консервативного лечения не помогают, то врач может порекомендовать хирургическое вмешательство. При нарушениях в роговице выполняется её пересадка, а в некоторых современных клиниках проводится уплотнение роговицы ультрафиолетом.
Народными средствами
При воспалении и отёке в глазу можно воспользоваться в качестве дополнительного лечения рецептами народной медицины. Далее – самые популярные рецепты:

Профилактика
Меры профилактики, направленные против роговичного отёка:
- Соблюдение правил гигиены при уходе за лицом;
- Использование гипоаллергенной качественной косметики;
- Регулярное измерение уровня внутриглазного давления пациентами старше 45 лет;
- Защита глаз специальными очками, чтобы избежать травмирования органа зрения и появления симптомов отёчности во время проведения опасных работ.
Большую роль в профилактике патологических состояний роговичного слоя играет правильный подбор контактной оптики. Линзы должны быть качественными, пропускающими кислород к глазам. Пользоваться линзами нужно правильно.

Косметику для век и ресниц подбирайте с точки зрения безопасности для здоровья, в её составе не должно быть аллергенов, вызывающих отёки.
После удаления катаракты, глаукомы и других оперативных вмешательств в разных частях глаза не нагружайте органы зрения работой за компьютером, чтением, чтобы не вызвать рецидив.
Работу надо подбирать такую, которая не требует сильной физической активности, наклонов. Во время сна необходимо ложиться так, чтобы голова находилась выше ног, что обеспечит необходимый отток крови.
Запрещено после лечения отёков заниматься плаванием, ходить в сауну.
При соблюдении данных правил можно избежать повторной отёчности роговицы глаза.
Видео
Выводы
Чаще всего отёк роговицы является , который имеет различное происхождение. Очень важно установить причину состояния отёчности с помощью врачебной диагностики, после чего возможно проведение лечения, направленного на эффективное устранение причины заболевания.
Это является достаточно серьезным осложнением, так как может сопровождаться потерей стекловидного тела, миграцией хрусталиковых масс кзади и реже - экспульсивным кровотечением. При несоответствующем лечении к отдаленным последствиям потери стекловидного тела относят подтянутый кверху зрачок, увеит, помутнения стекловидного тела, синдром «фитиля», вторичную глаукому, дислокацию искусственного хрусталика кзади, отслойку сетчатки и хронический кистовидный отек макулы.
Признаки разрыва задней капсулы
- Внезапное углубление передней камеры и мгновенное расширение зрачка.
- Провал ядра, невозможность подтягивания его к кончику зонда.
- Вероятность аспирации стекловидного тела.
- Хорошо видна разорванная капсула или стекловидное тело.
Тактика зависит от этапа операции, на котором произошел разрыв, его величины и от наличия или отсутствия выпадения стекловидного тела. К основным правилам относят:
- введение вискоэластика за ядерные массы с целью выведения их в переднюю камеру и предотвращения грыжи стекловидного тела;
- введение специального гланда за хрусталиковые массы, чтобы закрыть дефект в капсуле;
- выведение фрагментов хрусталика введением вискоэластика или удаление их с помощью фако;
- полное удаление стекловидного тела из передней камеры и области разреза витреотомом;
- решение об имплантации искусственного хрусталика должно быть принято с учетом следующих критериев:
Если хрусталиковые массы в большом количестве попали в полость стекловидного тела, искусственный хрусталик не должна быть имплантирован, так как он может мешать визуализации глазного дна и проведению успешной витрэктомии pars plana. Имплантацию искусственного хрусталика можно комбинировать с витрэктомией.
При небольшом разрыве задней капсулы возможна осторожная имплантация ЗК-ИОЛ в капсульную сумку.
При большом разрыве и особенно при интактном переднем капсулорексисе возможна фиксация ЗК-ИОЛ в цилиарной борозде с помещением оптической части в капсульную сумку.
Недостаточная поддержка капсулы может создать необходимость подшивания интраокулярной линзы в борозде или имплантации ПК-ИОЛ с помощью глайда. Однако ПК-ИОЛ вызывают больше осложнений, включая буллезную кератопатию, гифему, складки радужки и неравномерность зрачка.
Дислокация фрагментов хрусталика
Дислокация фрагментов хрусталика в стекловидное тело после разрыва зонулярных волокон или задней капсулы - явление редкое, но опасное, так как может приводить к глаукоме, хроническим увеитам, отслойке сетчатки и хроническому кистевидному отеку макулы. Эти осложнении чаще связаны с фако, чем с ЭЭК. Вначале необходимо провести лечение по поводу увеита и глаукомы, затем пациент должен быть направлен к витреоретинальному хирургу для проведения витрэктомии и удаления хрусталиковых фрагментов.
NB: Возможны случаи, когда добиться правильной позиции даже для ПК-ИОЛ невозможно. Тогда надежнее отказаться от имплантации и принять решение о коррекции афакии при помощи контактной линзы или вторичной имплантации интраокулярной линзы в более поздние сроки.
Сроки операции противоречивы. Одни предлагают удалять остатки в течение 1 недели, так как более позднее удаление влияет на восстановление зрительных функций. Другие рекомендуют отложить операцию на 2-3 недели и провести курс лечения по поводу увеита и повышенного внутриглазного давления. Гидратация и смягчение хрусталиковых масс в процессе лечения облегчает их удаление при помощи витреотома.
Хирургическая техника включает витрэктомию pars plana и удаление мягких фрагментов витреотомом. Более плотные фрагменты ядра соединяют введением вязких жидкостей (например, перфлюорокарбона) и дальнейшей эмульсификацией фрагматомом в центре полости стекловидного тела либо выведением через роговичный разрез или склеральный карман. Альтернативный метод удаления плотных ядерных масс - их дробление с последующей аспирацией,
Дислокация ЗК-ИОЛ в полость стекловидного тела
Дислокация ЗК-ИОЛ в полость стекловидного тела - явление редкое и сложное, свидетельствующее о неправильной имплантации. Оставление интраокулярной линзы может привести к витреальной геморрагии, отслойке сетчатки, увеиту и хроническому кистовидиому отеку макулы. Лечение - витрэктомия с удалением, репозицией или заменой интраокулярной линзы.
При адекватной капсульной поддержке возможна репозиция той же интраокулярной линзы в цилиарную борозду. При неадекватной капсульной поддержке возможны следующие варианты: удаление интраокулярной линзы и афакия, удаление интраокулярной линзы и замена ее на ПК-ИОЛ, склеральная фиксация той же интраокулярной линзы нерассасывающимся швом, имплантация ирис-клипс линзы.
Кровоизлияние в супрахориоидальное пространство
Кровоизлияние в супрахориоидальное пространство может быть следствием экспульсивного кровотечения, иногда сопровождающееся выпадением содержимого глазного яблока. Это грозное, но редкое осложнение, маловероятное при факоэмульсификации. Источником кровоизлияния является разрыв длинных или задних коротких цилиарных артерий. Способствующими факторами являются пожилой возраст, глаукома, увеличение передне-заднего отрезка, сердечно-сосудистые заболевания и потеря стекловидного тела, хотя точная причина кровотечения не известна.
Признаки супрахориоидального кровоизлияния
- Нарастающее измельчение передней камеры, повышение внутриглазного давления, пролапс радужки.
- Вытекание стекловидного тела, исчезновение рефлекса и появление темного бугорка в области зрачка.
- В острых случаях все содержимое глазного яблока может вытечь через область разреза.
Немедленные действия включают закрытие разреза. Задняя склеротомия, хотя и рекомендована при этом, может усилить кровотечение и привести к потере глаза. После операции больному назначают местные и системные стероиды для купирования внутриглазного воспаления.
Последующая тактика
- ультразвуковое исследование используют для оценки степени выраженности возникших изменений;
- операция показана через 7-14 дней после разжижения сгустков крови. Кровь дренируют, выполняют витрэктомию с заменой воздух/жидкость. Несмотря на неблагоприятный прогноз по зрению, в некоторых случаях возможно сохранение остаточного зрения.
Отек
Отек обычно обратим и чаще всего обусловлен самой операцией и травмированием эндотелия при контакте с инструментами и интраокулярной линзой. Пациенты с эндотелиальной дистрофией Fuchs представляют повышенный риск. Другие причины отека - использование чрезмерной мощности при факоэмульсификации, осложненная или затянувшаяся операция и послеоперационная гипертензия.
Выпадение радужки
Выпадение радужки является редким осложнением при операциях с малыми разрезами, но может возникать при ЭЭК.
Причины выпадения радужки
- Разрез при факоэмульсификации ближе к периферии.
- Просачивание влаги через разрез.
- Плохое наложение шва после ЭЭК.
- Факторы, связанные с пациентом (кашель или другое напряжение).
Симптомы выпадения радужки
- На поверхности глазного яблока в области разреза определяется выпавшая ткань радужки.
- Передняя камера в области разреза может быть мелкой.
Осложнения: неравномерное рубцевание раны, выраженный астигматизм, врастание эпителия, хронический передний увеит, кистевидный отек макулы и эндофтальмит.
Лечение зависит от интервала между операцией и выявлением пролапса. При выпадении радужки в течение первых 2 дней и отсутствии инфекции показана ее репозиция с повторным наложением швов. Если пролапс произошел давно, проводят иссечение участка выпавшей радужки из-за высокого риска инфекции.
Смещение интраокулярной линзы
Смещение интраокулярной линзы встречается редко, но может сопровождаться как оптическими дефектами, так и нарушениями структур глаза. При смещении края интраокулярной линзы в область зрачка больных беспокоят зрительные аберрации, блики и монокулярная диплопия.
Причины
- Смещение интраокулярной линзы в основном возникает при операции. Может быть обусловлено диализом цинновой связки, разрывом капсулы, а также может произойти после обычной факоэмульсификации, когда одна гаптическая часть помещается в капсульную сумку, а вторая - в цилиариую борозду.
- Послеоперационными причинами являются травмы, раздражение глазного яблока и сокращение капсулы.
Лечение миотиками благоприятно при незначительном смещении. Существенное смещение интраокулярной линзы может потребовать ее замены.
Благодаря новым медицинским технологиям операция по удалению катаракты считается простым хирургическим вмешательством, несущим минимальный риск для здоровья пациента.
Но высокая квалификация хирурга и использование современного оборудования не исключают возможности развития послеоперационных осложнений .
Почему после удаления катаракты глаз не видит так хорошо, как должен?

Как правило, осложнения наблюдаются у больных, которые имели катаракту, осложненную сопутствующими заболеваниями (сахарным диабетом, поражением иммунитета), или не соблюдали врачебных рекомендаций по уходу за глазами после процедуры.
Вероятность побочных эффектов возрастает и у пожилых людей - с возрастом ткани глаз теряют способность к быстрой регенерации.
В ряде случаев наблюдаются спонтанные осложнения, которые не связаны ни с одним из вышеперечисленных факторов и развиваются из-за индивидуальных особенностей организма или по невыясненным причинам.
Как должен выглядеть глаз после операции?
Любое, даже малоинвазивное хирургическое вмешательство не проходит для организма бесследно, поэтому процедура по удалению катаракты вызывает у пациентов неприятные ощущения. После ее проведения могут возникать боли разной интенсивности, воспаления и отеки век, небольшое покраснение глаза .

От отечности можно избавиться, ограничив потребление жидкости и продуктов, вызывающих отеки.
Перед глазами больного может наблюдаться легкая пелена - обычно это происходит из-за местного воспаления или туго наложенных швов. В норме подобные симптомы самостоятельно проходят через несколько дней и не требуют медицинского вмешательства.
Совет. Несмотря на то что зрение восстанавливается практически сразу после операции, больным рекомендуется ограничение зрительной нагрузки : запрещено водить машину, читать мелкий текст, долго работать за компьютером, смотреть телевизор или пользоваться мобильными гаджетами.
Причины того, что зрение не восстановилось

Чтобы не пропустить развитие осложнений и вовремя обратиться за медицинской помощью, пациентам в послеоперационный период нужно внимательно следить за своим здоровьем.
При появлении любых тревожных признаков или сильного дискомфорта следует сразу же отправляться к врачу.
К проявлениям осложнений относят:
- сильный отек , который не проходит в течение 2-3 дней после операции;
- кровоизлияние - на роговице появляются характерные красные пятна или прожилки;
- сильную слезоточивость , появление гнойного секрета ;
- интенсивную боль в глазу, виске или надбровной области;
- двоение, вспышки или потемнение в глазах.
Внимание! Применять какие-либо препараты без консультации врача категорически запрещено - самолечение при послеоперационных осложнениях может усугубить ситуацию и привести к полной потере зрения.
Какие осложнения возможны после по замены хрусталика
Все осложнения после удаления катаракты делятся на интраоперационные (которые произошли во время оперативного вмешательства) и постоперационные .
Первые обычно наблюдаются при недостаточной квалификации хирурга и включают повреждения роговицы ультразвуком или лазером, разрыв связок хрусталика или его капсулы и т. д. В зависимости от степени поражения тканей пациентам требуется медикаментозное или хирургическое лечение.
Послеоперационные осложнения наблюдаются чаще и могут быть связаны как с врачебными ошибками, так и с сопутствующими патологиями или спонтанными изменениями тканей глаза.
Вам также будет интересно:
Вторичную катаракту выдают «мушки»

Вторичная катаракта развивается после операции по устранению первичной, но механизмы возникновения заболеваний абсолютно разные.
Причинами вторичной катаракты выступают клеточные реакции при системных патологиях, эндокринных нарушениях и других недугах; на задней части капсулы хрусталика разрастаются эпителиальные клетки, образуя плотную пленку.
При данном осложнении у пациента постепенно ухудшается восстановленное зрение , перед глазами возникает туман и мошки. Диагностируется вторичная катаракта после исследования структур глаза с помощью специальной аппаратуры. Способ лечения - лазерная коррекция (разрушение разросшихся клеток).
Повышенное внутриглазное давление
Распространенное осложнение, развивающееся из-за неполного вымывания гелеобразного средства, которое вводят в глаз для защиты его структур от операционных повреждений. У больных развивается легкий отек роговицы , при взгляде на источник света появляются радужные круги , наблюдается незначительное снижение зрения . Диагноз ставят на основе жалоб пациента и измерения внутриглазного давления с помощью специального тонометра. Лечение медикаментозное (закапывание в глаза капель для терапии глаукомы).

Фото 1. Удобнее измерять внутриглазное давление с помощью пневмотонометра. На фото модель CT-80 от фирмы-производителя Topcon.
Розовый туман в глазах или синдром Ирвина-Гасса
Отек макулы (синдром Ирвина-Гасса) возникает из-за скопления жидкости в области макулы (центральной части сетчатки). Симптомы заболевания включают ухудшение центрального зрения, искажение предметов, светобоязнь , а также появление перед глазами характерной розоватой пелены .
Для диагностики синдрома Ирвина-Гасса необходим осмотр глазного дна с помощью микроскопа или оптического томографа. Пациентам с данным диагнозом назначают противовоспалительные препараты в таблетках или инъекциях , при отсутствии результата лечения - хирургическое вмешательство .
Справка. Синдром Ирвина-Гасса редко ведет к полной потере зрения, но восстановление функций глаза происходит медленно, в течение нескольких месяцев .
Отек роговицы

Осложнение может развиваться как вследствие вмешательства в структуры глаза, так и из-за повышения внутриглазного давления, попадания инфекции или аллергических реакций.
У пациентов наблюдается покраснение глаза, чувствительность к свету, нечеткость зрения, резкая боль и слезоточивость.
Для постановки диагноза врач должен осмотреть глаз с помощью офтальмологической аппаратуры, при необходимости - взять на анализ слезную жидкость и ткани. Лечение заболевания осуществляется с помощью антибактериальных или противовирусных препаратов , регенерирующих капель, физиопроцедур .
Послеоперационный астигматизм: близорукость или дальнозоркость
Причины послеоперационного астигматизма - ненадлежащее качество инструментов, которые использовались для выполнения операции, слишком сильное натяжение швов или повышение внутриглазного давления.
Заподозрить астигматизм можно по ухудшению зрения в послеоперационный период - в зависимости от вида заболевания у пациентов появляется близорукость или дальнозоркость разной интенсивности. Диагноз ставится на основе офтальмологического осмотра глаза с применением специального оборудования. Терапия - ношение специально подобранных очков или контактных линз.
Смещение хрусталика

Последствие неправильных действий хирурга в ходе операции, из-за чего происходит разрыв связок или капсулы. При данной патологии у больных наблюдается двоение, вспышки или потемнение перед глазами, легкий отек и болевой синдром.
Диагноз ставится на основе осмотра глазного дна. Лечение хирургическое : врачи осуществляют подъем хрусталика, после чего фиксируют его в нормальном положении.
Отслойка сетчатки: если появились черные точки
Отслойка сетчатки чаще всего происходит у пациентов, страдающих близорукостью , а также после травмы глаз в послеоперационный период. Симптомы заболевания - появление перед глазами пятен, мушек или вспышек, позже - пелены , которая закрывает поле зрения. Для диагностики необходимо комплексное обследование и измерение внутриглазного давления. Устранить повреждение можно только хирургическим путем .
Экспульсивное кровотечение

Экспульсивное кровотечение происходит из-за разрыва крупной артерии, находящейся в сосудистой оболочке глаза.
Чаще всего наблюдается у пациентов с сопутствующими заболеваниями , включая патологии кроветворения, сахарный диабет, глаукому, атеросклероз, сердечно-сосудистые нарушения.
Экспульсивное кровотечение - осложнение, которое развивается во время операции и требует немедленной герметизации образовавшегося повреждения.
Глаз очень болит и слезится — подозрение на Эндофтальмит
Тяжелое гнойно-септическое поражение глаза вследствие попадания инфекции в ткани во время операции (или после нее). Симптомы включают сильную боль, резкое снижение зрения, отек роговицы, слезоточивость и отделение гнойного содержимого . Для выявления заболевания у пациента берется на анализ слезная жидкость и образец стекловидного тела, после чего назначается лечение - антибиотики и противовирусные препараты , нестероидные противовоспалительные средства, в тяжелых случаях - оперативное вмешательство .
Легкое помутнение хрусталика – это естественная часть старения организма. При катаракте развивается значительная утрата прозрачности хрусталика, которая ухудшается со временем. Операция по удалению катаракты – единственный способ восстановления зрения при этом заболевании.
Перед операцией пациент проходит осмотр у офтальмолога, также проводится обследование состояния его общего здоровья, определяется наличие противопоказаний к хирургическому вмешательству.
Само хирургическое вмешательство проходит чаще всего в амбулаторных условиях под местной анестезией, занимая 10-20 минут. Чаще всего при катаракте применяется операция факоэмульсификации, при которой, по сравнению с традиционной методикой, меньше травматизация тканей глаза, что приводит к более быстрой реабилитации после операции по удалению катаракты глаза.
Перед вмешательством в глаз закапывают специальные капли, которые расширяют зрачок и обезболивают глазное яблоко. После этого офтальмохирург делает крохотный разрез в роговице, через который заводит в глаз рабочий инструмент. Через этот инструмент с помощью ультразвука проводится разрушение помутневшего хрусталика на маленькие кусочки, которые затем вымываются из глаза. После удаления хрусталика офтальмохирург вводит на его место искусственную линзу. На разрез швы не накладывают, он закрывается самостоятельно.
Большинство людей могут через несколько часов после операции по удалению катаракты идти домой, где и проходит их реабилитация.
Осложнения после операции
Риск развития серьезных осложнений при операциях по удалению катаракты очень низок. Большинство из них легко устранить, они не имеют долгосрочного влияния на зрение.
Риск появления осложнений повышен у людей с другими глазными заболеваниями, такими как увеит, миопия высокой степени или диабетическая ретинопатия. Также проблемы чаще наблюдаются у пациентов, которые не могут легко лежать, имеют трудности с дыханием или принимают препараты для лечения заболеваний простаты.
Главная проблема, с которой могут столкнуться пациенты во время реабилитации после операции по удалению катаракты глаза – помутнение задней капсулы хрусталика. Это осложнение развивается примерно у 10% людей в течение 2 лет после хирургического вмешательства. Для его устранения проводится удаление капсулы лазерным методом, процедура занимает около 15 минут.
Другие осложнения встречаются значительно реже.
Во время вмешательства могут наблюдаться :
- Невозможность удаления всех тканей хрусталика.
- Кровотечение внутри глазного яблока.
- Разрыв капсулы хрусталика.
- Повреждение других частей глаза (например, роговицы).
Во время реабилитации после замены хрусталика при катаракте могут развиваться следующие осложнения:
- Отек и покраснение глаза.
- Отек сетчатки.
- Отек роговицы.
- Отслойка сетчатки.
При любом ухудшении зрения, усилении боли или покраснения после операции пациенту необходимо обратиться к офтальмологу. Как правило, большинство осложнений можно устранить с помощью консервативной терапии или хирургических вмешательств.
Реабилитационный период
Лучший способ по увеличению эффективности хирургического лечения катаракты – соблюдение всех инструкций по реабилитации после операции по удалению катаракты.
Через несколько часов после вмешательства пациент может идти домой, лучше это сделать в сопровождении близкого или знакомого человека. Пациент может быть слегка сонливым, что связано с введением седативных препаратов в небольших дозах. У многих людей действие этих лекарственных средств проходит достаточно быстро.
Каждому пациенту после операции назначают глазные капли, которые предотвращают инфекционные осложнения и ускоряют процесс заживления. Применять их нужно около 4 недель.
В первые 2-3 дня после операции нельзя перенапрягаться.
Во время этого периода пациент может иметь:
- боль умеренной интенсивности в оперированном глазу;
- зуд или слезотечение;
- помутненное зрение;
- ощущение наличия песка в глазах;
- несильную головную боль;
- кровоподтеки вокруг глаза;
- дискомфорт при взгляде на яркий свет.
Наличие этих побочных эффектов вполне нормально для раннего периода реабилитации после операции по удалению катаракты. Помочь с уменьшением боли могут обезболивающие препараты (например, Парацетамол или Ибупрофен), а с повышенной светочувствительностью – солнцезащитные очки.
Не надо пугаться, если зрение кажется размытым или искаженным. Для адаптации зрительной системы к искусственному хрусталику нужно определенное время, длительность которого зависит от индивидуальных особенностей каждого пациента.
Как правило, на следующий день после операции человеку назначают повторный визит к врачу, чтобы убедиться в отсутствии каких-либо осложнений. Полное восстановление занимает примерно 4-6 недель.
Для безопасной и быстрой реабилитации после замены хрусталика при катаракте рекомендуется:
- не садиться за руль в первые несколько дней;
- не поднимать тяжестей и избегать интенсивной физической нагрузки в течение нескольких недель;
- сразу после операции не надо сгибаться, чтобы предотвратить избыточное давление на глаз;
- лучше отказаться от использования мыла и шампуня;
- не нужно наносить макияж в течение 1 недели;
- если это возможно, следует избегать чихания или рвоты сразу после хирургического вмешательства;
- для уменьшения риска инфекционных осложнений нужно избегать купания в течение первых нескольких недель;
- в течение первых недель следует избегать действия на глаз различных раздражителей, таких как пыль, грязь или ветер;
- нельзя тереть глаза и прикасаться к ним.
Для улучшения эффективности операции пациентам нужно тщательно следовать детальным инструкциям, полученным от офтальмохирурга. При возникновении любых осложнений нужно немедленно обратиться за медицинской помощью.
Их симптомами в раннем периоде реабилитации после операции при катаракте глаза являются:
- Пульсирующая или выраженная боль в оперированном глазу.
- Тяжелая головная боль с тошнотой и рвотой или без них.
- Внезапное ухудшение или потеря зрения.
- Усиление покраснения глаза
- Внезапное появление черных точек, пятен или полос в поле зрения.
Ограничения после операции:
| Время после операции | Позволенная активность |
|---|---|
| 1-2 дня | Пациент может вставать, одеваться, ходить вокруг дома, выполнять легкую работу. Можно читать и смотреть телевизор. |
| 3-7 дней | Разрешена вся умеренная физическая активность. Можно управлять автомобилем, если позволяет уровень зрения. Нельзя плавать. Большинство пациентов могут вернуться к своей работе. |
| 7-14 дней | Можно вернуться к своему обычному уровню ежедневной активности, кроме плавания. |
| 3-4 недели | Завершение периода восстановления, прекращение применения глазных капель. В этот период зрение должно стать лучше, чем до операции. Можно вернуться к плаванию и контактным видам спорта, но лучше всего при этом защищать глаза. |
Хирургическое вмешательство при катаракте – единственный эффективный метод лечения этого заболевания. Как правило, это кратковременная и безопасная процедура, которая сопровождается минимумом осложнений.
Для оптимизации результатов лечения, предотвращения развития возможных осложнений пациенту нужно выполнять детальные рекомендации врача по реабилитации после операции при катаракте.
Полезное видео о катаракте

