Время вынашивания ребёнка - значимый период в жизни каждой женщины. Происходит формирование организма будущего человека, но иногда пребывание плода в материнской утробе знаменуется различными сложностями, последствия которых обнаруживаются позже. К таким проблемам относится ретинопатия, которая часто встречается у недоношенных детей. Как предупредить возникновение патологии и справиться с нею, если расстройство уже обнаружено?
Что такое ретинопатия у недоношенных детей
Ретинопатия - патологическое состояние, при котором нарушено развитие сетчатки глаз . Пока плод находится в утробе матери, его состоянию ничто не угрожает. Преждевременные роды приводят к прекращению процесса формирования организма, поэтому некоторые органы не полностью развиты. В итоге в глазных яблоках малыша отсутствуют сосуды, что может привести в дальнейшем к потере зрения по причине отслоения сетчатки.
Ретинопатия у недоношенных детей связана с нарушением формирования сосудов в глазном яблоке
Организм ребёнка стремится компенсировать этот недостаток, запуская механизмы восстановления. Однако по причине слабости новообразовавшихся сосудов велика вероятность их разрыва, что увеличивает риск появления кровоизлияний и других осложнений.
Это интересно! Сосуды сетчатки глаз начинают формироваться на 15–16 неделе беременности, а к 36–40 неделям развитие заканчивается.
Согласно данным статистики, примерно у 20% детей, появившихся на свет раньше срока, встречается ретинопатия. Тяжёлая форма патологии обнаруживается в 8% случаев.
Видеоролик о развитии ретинопатии
Классификация патологии
Выделяют 2 формы ретинопатии - активную и рубцовую. В первой ситуации сохраняется возможность самоизлечения, если малыш правильно развивается, ему обеспечен необходимый уход, и сетчатка продолжает формироваться. В случае с рубцовой формой прогнозы не всегда благоприятны - без хирургического вмешательства не обойтись.
Для патологии характерны 5 стадий развития:
- Активная форма:
- 1 стадия - возникает разделительная (демаркационная) линия, которая расположена между зрелой сетчаткой и зоной без сосудов;
- 2 стадия - разделительная линия начинает утолщаться и становится грубой. Образуется гребень, возвышающийся над сетчаткой;
- 3 стадия - формируются новые сосуды, прорастающие к центру глаза. При нормальном развитии подобное не встречается.
- Рубцовая форма:
- 4 стадия - начало отслоения сетчатки. Стекловидное тело изменяется, в результате чего становится непрозрачным, трансформируясь в рубец;
- 5 стадия - полное отслоение сетчатки глаза. Расширяется зрачок, который приобретает сероватый оттенок.
При типичном развитии ретинопатии заболевание последовательно проходит через 5 стадий
Кроме того, у каждого четвёртого ребёнка, имеющего ретинопатию, возникает злокачественная форма патологии. Она представлена быстрым развитием, а разделение на этапы слабовыраженно. Для нетипичной формы характерны следующие типы:
- задняя агрессивная форма - патология с быстрым развитием, представляет наибольшую опасность для ребёнка. Ретинопатия в этом случае связана с распространением сосудов до появления разделительной линии. Встречается в 15–30% случаев, при этом эффективность лечения равна 50%;
- пре-«плюс болезнь» - пограничное состояние, находящееся между развитыми сосудами и патологическими изменениями, характерными для «плюс-болезни». Представлено повышенной сосудистой активностью;
- «плюс болезнь» - ускоренная форма с быстрым течением активной фазы, завершающейся отслоением сетчатки и другими осложнениями.
Обратите внимание! При типичном развитии ретинопатии первые изменения заметны спустя месяц после рождения. Симптомы появляются постепенно: заболевание достигает 3 стадии через 4 месяца, а начало рубцовой формы приходится на 1 год.
Причины возникновения и факторы риска
Длительное время специалисты считали, что причина возникновения ретинопатии недоношенных связана с пребыванием малыша в кувезе - специальном приспособлении для выхаживания ребёнка. На этом этапе младенцу подаётся кислород, концентрация которого достигает высоких значений. Из-за этого нарушаются обменные процессы в сетчатке, поэтому она заменяется соединительной и рубцовой тканью. Масла в огонь подливала официальная статистка: наибольшее число детей с ретинопатией встречается в странах, обладающих развитой медициной.
На сегодняшний день выявлено, что пребывание малыша в кувезе и высокая концентрация кислорода не являются единственными причинами формирования патологии. На развитие органов зрения ребёнка также влияют:
- генетическая предрасположенность;
- вредные привычки матери во время вынашивания плода;
- воздействие солнечного света и внешнего освещения на несформированную сетчатку новорождённого.
Факторами риска являются:
- длительное нахождение в кувезе - более 3 суток;
- масса тела менее 1400 г;
- осложнения во время родов: травмы, кровоизлияние в мозг, асфиксия и гипоксия;
- инфекции, перенесённые матерью в период беременности;
- рождение на 26–28 неделях;
- патологии сосудов головы, а также дыхательной, нервной и кровеносной систем.
Длительное пребывание ребенка в кувезе - одна из причин возникновения ретинопатии
Симптомы патологии
Признаки, указывающие на ретинопатию, сложно обнаружить своевременно. Это связано с тем, что симптомы патологии редко появляются сразу после рождения малыша, поэтому детей, появившихся на свет раньше запланированного срока, обязательно осматривает офтальмолог.
Первые признаки ретинопатии
Несмотря на сложности в обнаружении симптомов, всё же существуют своеобразные сигналы, по которым можно определить необходимость обращения к врачу. Первыми причинами для беспокойства являются такие признаки:
- малыш наблюдает за предметами одним глазом;
- обнаружено косоглазие, которое раньше отсутствовало;
- закрытие одного глаза не вызывает беспокойства, но если принудительно закрыть второй, то кроха начинает капризничать;
- младенец не замечает удалённые объекты и не обращает на них внимания;
- ребёнок подносит игрушки и другие предметы близко к глазам;
- моргание осуществляется одним глазом (может наблюдаться постоянно).
Симптомы по стадиям развития заболевания - таблица
| Стадии | Симптомы |
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
|
Диагностика патологии
Для обнаружения расстройства следует посетить офтальмолога. Во время осмотра используется препарат Атропин, направленный на расширение зрачка. Для фиксации век применяются детские расширители, позволяющие сделать диагностику удобной и безопасной как для врача, так и для ребёнка. После выполненных действий используется аппарат бинокулярной офтальмоскопии, помогающий зарегистрировать патологические изменения.
Обратите внимание! Осмотр целесообразно проводить при достижении ребёнком возраста 3–4 недели, когда появятся первые заметные изменения типичной формы ретинопатии, но есть исключение - атипичный тип патологии, симптомы которой могут возникать быстрее.
Кроме названного способа исследования, могут использоваться и другие методики:
- ультразвуковая диагностика - назначают при обширных кровоизлияниях или помутнении стекловидного стекла, так как названные факторы мешают проведению обследования с помощью иных средств;
- цифровая ретиноскопия - изучают состояние сосудов глаза;
- электроретинография - оценивают функциональное состояние сетчатки;
- оптическая когерентная томография - исследуют оболочки глаз.
Рекомендуется посещать врача каждые 2 недели, что позволит своевременно выявить нежелательные изменения. Если ретинопатия была диагностирована, то частота исследований будет зависеть от типа патологии и состояния пациента:
- активная форма - каждую неделю;
- задняя агрессивная форма и «плюс болезнь» - каждые 3 дня;
- регресс болезни - раз в 6–12 месяцев до достижения ребёнком возраста 18 лет (для исключения осложнений);
- рецидивы заболевания - раз в год.
Частота проведения диагностики ретинопатии зависит от формы и стадии болезни
Лечение ретинопатии недоношенных
В настоящее время не существует единого подхода к лечению ретинопатии недоношенных, так как этот процесс зависит от многих условий. Одни врачи предполагают, что оперативное вмешательство необходимо на 3 стадии, а на начальных этапах требуется наблюдение и консервативная терапия. Их оппоненты настаивают на более раннем вмешательстве хирурга с целью профилактики - на 2, а то на 1 стадии.
Тем не менее преобладающей является первая точка зрения. Дело в том, что на начальных фазах развития ретинопатии существует высокая вероятность регресса патологии, требуется лишь контролировать состояние ребёнка. Поэтому использование хирургического метода лечения целесообразно на 3 и последующих стадиях, когда обратный процесс развития маловероятен.
Консервативное лечение
Консервативная методика подходит для лечения ранних (1–2) стадий ретинопатии. С целью поддержания здоровья ребёнка используются следующие группы лекарств:
- Гормональные капли (Максидекс, Пренацид, Дексаметазон). Используются при активизации патологического процесса.
- Антиоксиданты (Аскорбиновая кислота, Эмоксипин). Применяются для защиты стенок сосудов глаза от негативного воздействия кислорода.
- Ангиопротекторы (Дицинон, Этамзилат). Назначаются для укрепления сосудов, предотвращая кровоизлияния в стекловидное тело и сетчатку.
Обратите внимание! Использование медикаментозной терапии осложняется возрастом пациентов, так как для лечения маленького ребёнка трудно подобрать подходящую дозу препарата, поэтому самостоятельное применение подобных средств без разрешения врача не допускается!
Во время консервативного лечения также используются препараты, содержащие витамин E. Хотя специалисты не выявили его эффективности в профилактике патологии, применение подобных средств может быть обоснованным, так как они помогают снизить тяжесть заболевания. Кроме того, лекарства с витамином E обладают антиоксидантным свойством, что в совокупности с другими препаратами позволит добиться положительного результата. Примером подобного средства является Альфа-Токоферола ацетат.
В период регресса патологии или во время восстановления после ретинопатии может назначаться физиотерапия. В этом случае используют следующие методы:
- магнитостимуляцию - улучшает процесс восстановления;
- электрофорез с антиоксидантами - повышает степень проникновения указанных лекарственных средств;
- электростимуляцию - нормализует процесс обмена веществ и улучшает кровообеспечение глазного яблока.
Дополнительным способом лечения является массаж, назначаемый также после регресса ретинопатии. Процедура осуществляется 10–15 минут в день. Представленная методика назначается педиатром и только с разрешения окулиста.
Фотогалерея препаратов для лечения ретинопатии
 Дицинон - ангиопротектор, положительно влияющий на сосуды
Дицинон - ангиопротектор, положительно влияющий на сосуды  Максидекс - кортикостероидный препарат, помогающий справиться с патологическим процессом
Максидекс - кортикостероидный препарат, помогающий справиться с патологическим процессом  Пренацид устраняет воспалительный процесс
Пренацид устраняет воспалительный процесс  Эмоксипин защищает стенки сосудов от пагубного воздействия кислорода
Эмоксипин защищает стенки сосудов от пагубного воздействия кислорода  Этамзилат предотвращает кровоизлияния в сетчатку глаза
Этамзилат предотвращает кровоизлияния в сетчатку глаза  Дексаметазон - гормональные капли для глаз
Дексаметазон - гормональные капли для глаз
Хирургическое вмешательство
После достижения патологией 3 стадии возникает вопрос о назначении хирургического вмешательства. В этом случае врачи могут использовать следующие способы проведения операции:
- криохирургическая коагуляция - применение жидкого азота в тех частях сетчатки, в которых ещё не возникли сосуды. В результате рубцовая ткань перестаёт формироваться, ретинопатия начинает регрессировать;
- лазерная коагуляция - создание рубца в проблемном месте сетчатки, что становится препятствием для разрастания сосудов. Данная методика предпочтительнее криохирургической коагуляции, так как применение лазера менее опасно и редко сопровождается побочными явлениями;
- циркулярное пломбирование склеры - использование так называемой заплатки в месте отслоения сетчатой оболочки, после чего к этому участку подтягивают сетчатку;
- трансцилиарная витрэктомия - иссечение изменённого патологией стекловидного тела и рубцов, возникших на поверхности сетчатой оболочки. Это позволяет добиться ослабления степени натяжения и неполного отслоения - помогает сохранить зрение частично. Если отслоение было полным, то вероятность благоприятного исхода очень мала.
Лазерная коагуляция помогает предотвратить разрастание сосудов
Прогнозы лечения
В 80% случаев развития 1–2 стадии ретинопатии заболевание успешно проходит самостоятельно. В этот период достаточно держать ситуацию под контролем, регулярно посещая врача для проведения диагностики.
Сохраняется высокая вероятность выздоровления и на 3 этапе развития патологии, где может успешно использоваться лазерная или криохирургическая коагуляция. Эффективность этих методов зависит от времени проведения вмешательства: если операция осуществлена в течение 2 суток после выявления ретинопатии, то вероятность благоприятного исхода достигает 50–80%.
При достижении 4 стадии применяют склеропломбировку, и в случае успешного завершения вмешательства зрение малыша заметно улучшается. Если метод не помог, то остаётся витрэктомия, результативность которой также зависит от времени проведения процедуры: чем раньше выполнена операция, тем больше шансов у ребёнка сохранить зрение.
Обратите внимание! Наибольшую эффективность оперативное вмешательство имеет на первом году жизни малыша.
На 5 стадии присутствуют значительные изменения, поэтому после удачного завершения лечения у ребёнка появится возможность ориентироваться в пространстве и следить за объектами, находящимися на очень близком расстоянии, но не более того.
Последствия и осложнения
Даже после успешного завершения операции сохраняется вероятность возникновения осложнений. Риск наступления негативных явлений особенно велик при несвоевременно начатой терапии или после тяжёлого течения ретинопатии. Такими последствиями могут быть:
- глаукома;
- дистрофия глаз;
- косоглазие;
- катаракта;
- отслойка сетчатки;
- миопатия (близорукость);
- амблиопия - ухудшение зрения, которое невозможно исправить линзами и очками;
- астигматизм.
Глаукома - одно из последствий запоздалого или неправильного лечения ретинопатии
Поэтому после лечения ребёнок должен быть под контролем специалистов, которые будут проводить регулярную диагностику.
Обратите внимание! Поводом для обращения за оформлением инвалидности является несоответствие остроты зрения малыша установленным нормам, особенно после проведённых лечебных мероприятий.
Профилактические мероприятия
Профилактические меры аналогичны действиям, осуществляемым для предотвращения развития иных патологических процессов. Необходимо:
- посещать регулярно врача для контроля над состоянием малыша;
- вести здоровый образ жизни, что особенно касается будущей матери;
- избегать во время беременности нагрузок и стрессов, которые могут стать причиной преждевременных родов.
Это важно! Если после появления ребёнка на свет имеется необходимость в использовании оксигенотерапии, то мероприятие осуществляется с обязательным контролем степени насыщения кислородом - нельзя допускать превышения допустимых значений концентрации.
Здоровье ребёнка - в руках его родителей, поэтому нельзя допускать ухудшения ситуации, когда речь идёт о самом дорогом. При появлении первых симптомов сразу обращаются за помощью к врачу, ведь ждать появления серьёзных признаков - опасное мероприятие.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Другая пролиферативная ретинопатия (H35.2), Фоновая ретинопатия и ретинальные сосудистые изменения (H35.0)
Офтальмология детская, Педиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «15» сентября 2017 года
Протокол № 27
Ретинопатия недоношенных
- это тяжелая витреоретинальная патология глаза, развивающаяся только у недоношенных младенцев, под воздействием ряда факторов, нарушающих нормальное созревание сосудов сетчатки .
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола
: 2013 год (пересмотр 2017 г.).
Сокращения, используемые в протоколе:
|
РН |
Ретинопатия недоношенных |
|
|
ПКВ |
- |
Постконцептуальный возраст |
|
ЗАРН |
- |
Задняя агрессивная ретинопатия недоношенных |
|
ЛКС |
- |
Лазеркоагуляция сетчатки |
|
НБО |
- |
Налобный бинокулярный офтальмоскоп |
|
ЦНС |
- |
Центральная нервная система |
|
ППСТ |
- |
Первичное персистирующее гиперпластическое стекловидное тело |
|
ДЗН |
- |
Диск зрительного нерва |
|
УЗИ |
- |
Ультразвуковое исследование |
|
УЗДГ |
- |
Ультразвуковая допплерография глаза |
|
КТ |
- |
Компьютерная томография |
Пользователи протокола : офтальмологи, неонатологи, педиатры
Шкала уровня доказательности:
|
Уровень доказательности |
Тип доказательности |
|
I |
Доказательства получены в результате мета-анализа большого числа хорошо спланированных рандомизированных исследований. Рандомизированные исследования с низким уровнем ложнопозитивных и ложнонегативных ошибок. |
|
II |
Доказательства основаны на результатах не менее одного хорошо спланированного рандомизированного исследования. Рандомизированные исследования с высоким уровнем ложнопозитивных и ложнонегативных ошибок |
|
III |
Доказательства основаны на результатах хорошо спланированных нерандомизированных исследований. Контролируемые исследования с одной группой больных, исследования с группой исторического контроля и т.д |
|
IV |
Доказательства получены в результате нерандомизированных исследований. Непрямые сравнительные, описательно корелляционные исследования и исследования клинических случаев |
| V | Доказательства основаны на клинических случаях и примерах |
Классификация
Международная классификация :
По течению РН выделяют 3 фазы
: активную, регресса и рубцовую.
Активная РН
классифицируется по локализации, стадиям и протяженности
патологического процесса.
Локализация
патологического процесса в активной фазе РН характеризуется в 3 зонах, располагающихся концентрично ДЗН. Границы каждой зоны характеризуется по отношению к диску зрительного нерва (рисунок 1).
· зона I - представляет собой окружность, радиус которой равен удвоенному расстоянию от центра ДЗН до центра макулы.
· зона II - от края первой зоны до зубчатой линии с назальной области (на 3-х часах в правом глазу и на 9-ти часах в левом).
· зона III - оставшаяся серповидная область сетчатки, расположенная с темпоральной стороны периферичнее Зоны II.
Условно Зоны II и III рассматриваются как взаимно исключающие, так как анатомические ориентиры в некоторых случаях сложны для распознавания. Если васкуляризация сетчатки достигает зубчатой линии с носовой стороны, имеющиеся изменения с височной стороны определяются как в зоне III. Если в этом нельзя быть до конца уверенным, то предполагается, как зона II.
Рисунок 1 - Изображение локализации и протяженности ретинопатии недоношенных.
Стадии активной РН
Стадия 1: демаркационная линия
- появление тонкой белесоватой демаркационной линии, которая отделяет аваскулярную зону сетчатки от васкулярной. Линия характеризует собой скопление веретенообразных клеток. Сосуды в области демаркационной линии расширены и извиты.
Стадия 2: вал - объемный, проминирующий над плоскостью сетчатки вал, меняющий цвет от белого до розового. Сосуды за валом резко расширены и извиты, отмечается их увеличение. Изолированные пучки неоваскулярной ткани - «попкорн» - могут быть центральнее вала.
Стадия 3: гребень с экстраретинальной фиброваскулярной пролиферацией - экстраретинальная фиброваскулярная пролиферация или неоваскуляризация от гребня в стекловидное тело, пролиферативные изменения заднего края гребня, вызывают его истрепанность. По тяжести стадия 3 подразделяется на слабую (3а), среднюю (3b) и сильную (3с), в зависимости от распространения экстраретинальной фиброваскулярной ткани, инфильтрирующей стекловидное тело.
Стадия 4: частичная отслойка сетчатки. Стадия 4а - частичная отслойка сетчатки без захвата макулярной зоны (экстрафовеальная), 4b - частичная отслойка сетчатки захватывает область макулы и носит экссудативно-тракционный характер.
Стадия 5: тотальная отслойка сетчатки - как правило, имеет воронкообразную форму. Различают открытую, полузакрытую и закрытую формы воронкообразной отслойки.
«Плюс» болезнь - признак, указывающий на тяжелое течение активной РН. Характеризуется расширением вен и извитостью артерий заднего полюса сетчатки в двух квадрантах глазного дна, которая может нарастать по тяжести, сопровождаться расширением сосудов радужки, неоваскуляризацией радужной оболочки, ригидностью зрачка и помутнением стекловидного тела.
Пре-плюс болезнь
(далее «пре+» болезнь) - промежуточная стадия, которая предшествует развитию «плюс» болезни и характеризуется сосудистой активностью заболевания. Характерно расширение и извитость сосудов сетчатки, недостаточно выраженных для диагноза «плюс» болезнь, но которые не считаются нормальными.
Наличие «пре+» болезни отмечается рядом со стадией (стадия 2 пре + РН).
Задняя агрессивная ретинопатия недоношенных (ЗАРН) - быстро прогрессирующая форма заболевания характеризуется злокачественным, молниеносным течением. К клиническим признакам ЗАРН относятся: задняя локализация патологического процесса (как правило в зоне I, а также в задней зоне II), резкое расширение и извитость сосудов во всех 4 квадрантах, наличие шунтов по всей области сетчатки и быстрое развитие экстраретинальной пролиферации, минуя классический переход I к III стадии. ЗАРН может проявляться только плоской сетью неоваскуляризации, обманчивыми чертами соединения васкуляризированной и неваскуляризированной сетчатки и может быть легко «просмотрена». ЗАРН типично распространяется циркулярно и часто сопровождается циркулярным сосудом. При отсутствии лечения быстро прогрессирует до V стадии РН.
Протяженность РН - распространенность ретинопатии недоношенных оценивается по часовым меридианам с 1-го по 12-й, при этом 12-ти часовой сектор распространяется от 12 часов до 1 часа (рисунок 1).
Регресс ретинопатии недоношенных:
Один из первых признаков стабилизации активной формы РН - прекращение прогрессирования. Процесс регрессии проявляется больше на границе васкуляризированной и аваскулярной сетчатки. Инволюция включает широкий спектр периферических и задних ретинальных и васкулярных изменений.
Критерии регрессии активной РН: отсутствие нарастания тяжести заболевания, полное или частичное регрессирование, редукция «пре-плюс»/«плюс» болезни, переход сосудов через демаркационную линию и начало процесса замещения активных проявлений РН рубцовой тканью. Изменение цвета вала от лососево-розового до белого. Перечисленные признаки должны отмечаться, по крайней мере, на двух последовательных осмотрах.
Чем тяжелее признаки активной РН, тем более выраженнее инволюционные изменения сетчатки. Анормальные ветви сосудов с формированием аркад и телеангиоэктазиями сосудов, формированием участков различной степени выраженности атрофии хориокапилляров и пигментного эпителия. Обширные по площади распространения элементов эпи- и преретинальльного фиброза с множественными сквозными и несквозными разрывами сетчатки. Тракционный феномен может варьировать от незначительной деформации архитектуры макулы к сильному смещению ретинальных сосудов, диска зрительного нерва, обычно темпорально и часто сопровождаться формированием серповидной складкой сетчатки через диск зрительного нерва. Тракционная и регматогенная отслойка сетчатки и редко экссудативная отслойка может развиться как поздние осложнения регрессивной РН.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ (принципы организации неонатального скрининга, мониторинга и диагностики РН)
Диагностические критерии скрининга РН
Обязательному офтальмологическому скринингу подлежат:
· все недоношенные новорожденные, рожденные с массой тела до 2000 грамм и гестационным возрастом до 34 недель,
· новорожденные, рожденные с массой тела более 2000 грамм, с отягощенным пери- и неонатальным анамнезом, тяжелым соматическим состоянием и имеющие признаки высокого риска развития ретинопатии недоношенных (наличие одного из выше перечисленных критериев достаточно для отбора ребенка в группу скрининга).
Сроки проведения первого скринингового осмотра РН
Первые признаки заболевания проявляются в возрасте 31 недель постконцептуального возраста.
Рекомендуемые сроки проведения первого скринингового осмотра детей в группе риска развития угрожающей зрению форм РН по отношению к гестационному возрасту по данным Великобританского руководства по диагностике и лечению РН приведены в следующей таблице 1.
Таблица 1. Сроки первого скринингового осмотра в зависимости от гестационного возраста
| Время первого осмотра | ||
| Гестационный возраст (нед.) | Постнатальный возраст (нед.) | Постконцептуальный возраст (нед.) |
| 22 | 8 | 30 |
| 23 | 7 | 30 |
| 24 | 6 | 30 |
| 25 | 5 | 30 |
| 26 | 4 | 30 |
| 27 | 4 | 31 |
| 28 | 4 | 32 |
| 29 | 4 | 33 |
| 30 | 4 | 34 |
| 31 | 4 | 35 |
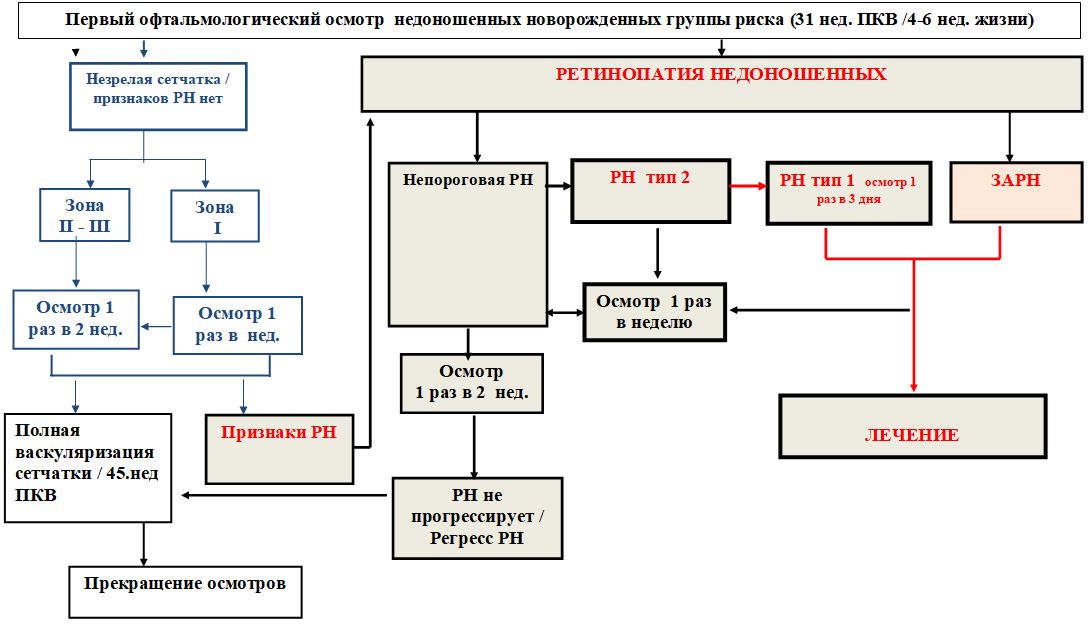
Первый офтальмологический скрининг РН осуществляется недоношенным детям в группе риска на 31 неделе постконцептуального возраста у детей, рожденных на ≤ 28 нед. гестации или на 4 неделе жизни у детей, рожденных > 28 нед. гестации.
Мониторинг РН:
Результаты первого скринингового осмотра глаз определят, нужен ли, и когда необходимо проводить следующий осмотр.
Минимальная частота мониторинга (повторных осмотров) еженедельная, если:
· васкуляризация сетчатки заканчивается в зоне I или в задней зоне II;
· присутствует признаки «плюс» или «пре-плюс» болезни;
· присутствует любая форма 3 стадии заболевания в любой зоне.
Минимальная частота мониторинга (повторных осмотров) каждые 2 недели:
· при всех других обстоятельствах, пока не будут достигнуты критерии прекращения скрининга.
При динамическом наблюдении за развитием РН необходимо отмечать тип течения РН с учетом стадии и зоны локализации патологического процесса в соответствии с дополнением к Международной классификации РН (2005) для определения прогноза развития заболевания и планирования лечебных мероприятий (табл. 2). При РН тип 1 необходимо планировать проведение лазерной или криокоагуляции сетчатки, а при типе 2 - продолжить наблюдение за течением заболевания.
Таблица - 2. Мониторинг РН в зависимости от типа течения
Завершение мониторинга:
Мониторинг может быть завершен, если ребенок больше не входит в группу риска развития угрожающей зрению форм РН.
Мониторинг при РН можно завершить при наличии любых нижеперечисленных признаков регресса заболевания как минимум во время двух последовательных осмотров:
· заболевание не прогрессирует;
· частичное убывание прогрессирования в сторону полного регресса;
· изменение цвета вала от лососево-розового до белого;
· прорастание сосудов через демаркационную линию;
· начало процесса замещения проявлений активной РН рубцовой тканью.
Жалобы и анамнез: нет.
Лабораторные исследования: нет.
Инструментальные исследования (с использованием мидриатических препаратов):
· комбинация препаратов в виде глазных капель 2,5% фенилэфрин и 1% циклопентолат (2-кратные инстилляции с интервалом 5 - 10 мин.)*.
Непрямая бинокулярная офтальмоскопия:
· появление демаркационной линии на границе сосудистой и бессосудистой сетчатки;
· формирование вала (или гребня) на месте демаркационной линии. Сетчатка в этой зоне утолщается, проминирует в стекловидное тело, формируя вал сероватого или белого цвета;
· проявление экстраретинальной фиброваскулярной пролиферации в области вала. Усиление сосудистой активности в заднем полюсе глаза, увеличение экссудации в стекловидное тело, наличие мощных артериовенозных шунтов на периферии, формируя протяженные аркады и сплетения.
Цифровое фотографирование глазного дна
- наличие вышеперечисленных признаков.
*
применение препарата после регистрации в РК
Показания для консультации специалистов:
· консультации кардиолога, педиатра, невропатолога - с целью планирования проведения лазерного хирургического лечения.
Диагностический алгоритм: (приложение 1).
Дифференциальный диагноз
Дифференциальный диагноз
и обоснование дополнительных исследований
:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ретинобластома (экзофитный рост) |
Лейкокория, экзофтальм, выворот пигментной каймы, опухолевые узелки в радужке, расширение зрачка, псевдогипипион при распаде опухоли. Наследственная предрасположенность, двух сторонне поражение характерно только в 19,2 % случаях, при этом, обычно существует интервал между поражением глаз, который может достигать нескольких лет. Признаки на компьютерной томографии ретинобластомы - включают наличие очагов обызвествления в опухоли, расширение и затемнение глазницы, а также увеличение зрительного отверстия при прорастании опухоли в полость черепа. |
Биомикроскопия, офтальмоскопия, УЗИ органа зрения; УЗДГ органа зрения; Компьютерная томография |
Всегда двухсторонне поражение. Отсутствие наследственной предрасположенности. При РН компьютерная томография не дает результатов |
| Ретинит Коатса | Поражает большей частью мальчиков (3:1), в 98% случаев заболевает один глаз. Доминирующим симптомом болезни Коатса, кроме характерных сосудистых проявлений (телеангиэктазии, расширенные артериолы, капилляры и венулы, микро и макроаневризмы), являются проминирующие отложения твердого экссудата ярко-желтого цвета в слоях сетчатки и субретинальном пространстве, локализующиеся преимущественно в заднем полюсе. | Биомикроскопия, офтальмоскопия, УЗИ органа зрения |
В анамнезе указание на недоношенность; |
| Дисплазия сетчатки, болезнь Норри, синдром Вагнера | наследственная предрасположенность (по рецессивному типу), поражение лиц мужского пола, выраженные последствия увеита, быстроразвивающаяся катаракта. Заболевание, как правило, всегда заканчивается атрофией глазных яблок. Для большинства детей характерна умственная отсталость (60%) и глухота (30%). | Биомикроскопия, офтльмоскопия, ДНК- диагностика (определение специфических мутаций в гене - NDP). |
В анамнезе указание на недоношенность; Всегда двухсторонне поражение. Отсутствие генетической предрасположенности. |
| Кровоизлияния в стекловидное тело | Кровоизлияния на глазном дне, как правило, появляются у доношенных, с большим весом, новорожденных, сразу после рождения и являются результатом тяжелой родовой травмы. Изменения со стороны ДЗН в отрыве от характерных периферических проявлений, могут быть ошибочно расценены как проявления внутричерепной гипертензии и различных патологических состояний ЦНС с развитием застойного ДЗН |
Офтальмоскопия, УЗИ органа зрения |
В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
| Метастатический эндофтальмит | Хориоретинальный очаг в заднем отрезке, с четкими границами, при воспалении могут быть стушеваны, с перифрокальным воспалением и экссудацией в стекловидном теле. | офтальмоскопия |
В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
| Первичное персистирующее гиперпластическое стекловидное тело (ППСТ) | Микрофтальм, мелкая передняя камера, удлиненные цилиарные отростки, катаракта. Наиболее надежными дифференциальными признаками считаются доношенность и одностороннее поражение. Патологические проявления при ППСТ выглядят как плотная, трубчатая масса, простирающаяся от хрусталика к сетчатке по направлению гиалоидного канала. Кровоизлияния при ППСТ преретинальные или субретинальные, часто с характерным уровнем крови. |
Биомикроскопия, Офтальмоскопия, УЗИ органа зрения |
В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ: нет.
Немедикаментозное лечение (режим, диета и пр. лучевое)
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ:
Единственным общепризнанным способом лечения активной прогрессирующей РН и профилактики развития тяжелых форм заболевания является хиругическое вмешательство. Механизм воздействия коагуляции объясняется деструкцией ишемических зон аваскулярной сетчатки - источника ишемических стимулов. В результате коагуляции происходит перерождение сетчатки в тонкую глиальную ткань с атрофией пигментного эпителия, обнажением мембраны Бруха и атрофией подлежащих сосудов хориоидеи, капилляров (образование хориоретинального рубца). Для эффекта воздействия необходимо заблокировать не менее 75 % аваскулярных зон. Лазеркоагуляция аваскулярных зон сетчатки - единственный метод лечения пороговой (предпороговая I Типа) и задней агрессивной ретинопатии недоношенных.
Хирургическое вмешательство:
Транспупиллярная лазеркоагуляция
. При транспупиллярной лазеркоагуляции с фиксацией на НБО для иммобилизации век используются специальные векорасширители для новорожденных детей. В зависимости от диоптрийности асферической лупы (20 или 28 дптр) подбирается фокусное расстояние от глаза хирурга до сетчатки пациента и устанавливается фиксационная лазерная метка. Нужно добиться четкости изображения наводочной метки на сетчатке (регулируется путем изменения положения головы хирурга). Правильно сфокусированная на сетчатке метка имеет четкие границы, а при изменении фокусного расстояния «расплывается». Лазерный луч следует направлять перпендикулярно плоскости коагулируемой сетчатки. Коагуляты ставятся от вала к периферии, расстояние между коагулятами должно составлять 0,5-1 размер коагулята и занимать всю аваскулярную сетчатку (не менее 75 %), должны иметь округлую форму и бледную (не белую) окраску. При обширных аваскулярных зонах целесообразно проводить сливную коагуляцию. При задней агрессивной РН следует дополнительно проводить коагуляцию зон сосудистых аркад перед границей с аваскулярной сетчаткой. Следует отметить, что коагуляты в дальнейшем увеличиваются в размере, могут сливаться. Параметры коагуляции подбираются индивидуально: мощность варьирует от 120 до 1000 мВт, время экспозиции - 0,1-0,3 сек. Число коагулятов зависит от площади аваскулярных зон и методики коагуляции
Название оперативного вмешательства:
· транспупиллярная лазеркоагуляция аваскулярной сетчатки.
Показания:
· Стадия III
, «плюс» - болезнь в зоне 2 или 3 с распространением экстраретинальной пролиферации на 5 последовательных или 8 суммарных часовых меридианах.
· тип 1 РН: - Зона I: любая стадия РН с «плюс» - болезнью;
· зона I: стадия 3 без «плюс» - болезни;
· зона II: стадия 2 и 3 с «плюс» - болезнью;
· ЗАРН (любое проявление болезни).
Противопоказания:
· частичная отслойка сетчатки
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы ): нет.
Немедикаментозное лечение:
· режим - мать и дитя;
· диета - СГМ или грудное вскармливание.
Медикаментозное лечение **: проводится во время хирургического вмешательства транспупиллярной лазеркоагуляции аваскулярной сетчатки - мидриатические препараты, протекторы слезной пленки. В послеоперационном периоде для предупреждения наслоений вторичной инфекции - антибиотики местного применения; с противовоспалительной целью - глюкокортикостероиды;
Перечень основных лекарственных средств
(имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ введения | Разовая доза и кратность применения | Уровень доказательности |
| М -холинолитики пролонгирован-ного действия, мидриатики | Комбинация фенилэфрин/тропикамид | по 1 капле в каждый, трехкратно с интервалом 5-10 минут за 40 мин до осмотра | В | |
| Глюкокортико-стероиды | дексаметазон глазные капли | Инстилляции в конъюнктивальную полость | 1 капли 6 раз в сутки после операции и далее по убывающей схеме 2 раза | В |
| Противомикробный препарат |
левофлоксацин глазные капли |
Инстилляции в конъюнктивальную полость | 2 капли 3-4 раза в сутки после операции | В |
|
офлоксацин глазные капли |
||||
|
моксифлоксацин глазные капли |
** лекарственные препараты применяются после внесения изменений в инструкции по применению в РК.
Перечень дополнительных лекарственных средств: нет.
Дальнейшее ведение:
· послеоперационное наблюдение преследует две цели: определение потребности в повторном вмешательстве и мониторинг регресса заболевания;
· первый осмотр после лазерной коагуляции сетчатки при РН проводится на 5-7 сутки после операции. Еженедельные осмотры, по меньшей мере, продолжаются до выявления признаков снижения активности заболевания или ее регресса;
· повторное вмешательство требуется, если нет признаков регрессии активной РН;
· повторное вмешательство обычно проводится через 10-14 дней после лечения, при отсутствии регресса РН.
Индикаторы эффективности лечения:
· уменьшение сосудистой активности в заднем полюсе глаза;
· исчезновение извитости, нормализации калибра ретинальных сосудов и начального регресса артериовенозных шунтов;
· продолжавшийся рост ретинальных сосудов в зону лазерной коагуляции (ранее аваскулярную зону);
· на 14 сутки рассасывание и исчезновение ретинальных кровоизлияний, начальное уплощение демаркационного вала «вала», изменение его цвета до бледно-серого;
· на 30 сутки исчезновение «вала», полный регресс экстраретинальной вазопролиферации.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации РН тип 1:
· зона I, любая стадия РН с признаками «плюс» болезни;
· зона I, стадия 3 без «плюс» болезни;
· зона II, стадия 3 с признаками «плюс» болезни;
· зона II, стадия 2 с «плюс» болезнью.
NB! Несмотря на то, что нет конкретных доказательств, позволяющих рекомендовать определенный временной интервал между выявлением показаний к проведению лечения и непосредственно проведением лечения, проведение лечения в течение 72 часов, этот временной интервал должен быть стандартом, к которому необходимо стремиться.
Показания для экстренной госпитализации:
· задняя агрессивная ретинопатия недоношенных.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Софронова Л.Н., Федорова Л.А., Скоромец А.П., Фомина Н.В., Ануфриев М.В. Физиологические аспекты и стандарты выхаживания недоношенных детей, часть III. – Спб, 2010. С. 15-21. 2) International Committee for the Classification of ROP. An International Classification of Retinopathy of Prematurity // Arch. Ophthalmol. – 1984.- Vol. 102.- P. 1130-1134. 3) International Committee for the Classification of the Late Stages of ROP. An International Classification of Retinopathy of Prematurity II. The Classificationof retinal detachment. // Arch. Ophthalmol. – 1987.- Vol. 105.- P. 906-912. 4) The International Classification of Retinopathy of Prematurity Revisited.// An International Committee for the Classification of Retinopathy of Prematurity // Arch Ophthalmol. - 2005. - Vol.123, № 7. - P. 991-999. 5) Supplemental Therapeutic Oxygen for Prethreshold Retinopathy Of Prematurity (STOP-ROP), a randomized, controlled trial. I: primary outcomes // Pediatrics. - 2000. - Vol. 105, № 2. - Р. 295-310. 6) Early Treatment for retinopathy of prematurity Cooperative Group. Revised indications for the treatment of retinopathy of prematurity: results of the early treatment for retinopathy of prematurity randomized trial. Arch Ophthalmol., 2003; 121: 1684-1694. 7) Good WV, Hardy RJ, Dobson V, Palmer EA, Phelps DL, Quintos M et al. The incidence and course of retinopathy of prematurity: findings from the early treatment for retinopathy of prematurity study. Pediatrics 2005; 116(1):15-23. 8) Hussan N., Clive J., Bhandary V. Current incidence of retinopathy of prematurity, 1989-1997 // Pediatrics. – 1999. – Vol. 104, № 3. – P.26. 9) Хватова А.В., Катаргина Л.А. Состояние и перспективы исследований по проблеме ретинопатии недоношенных // Профилактика и лечение ретинопатии недоношенных: материалы симпозиума. - М., 2000. – С. 3-15. 10) Сомов Е.Е. Ретинопатия недоношенных: Теория и современная практика //Невские горизонты: материалы юбилейной научной конференции, посвященной 75-летию основания первой в России кафедры детской офтальмологии.– Спб., 2010. – С. 400-406. 11) Screening examination of premature infants for retinopathy of prematurity. American Academy of pediatrics/ Pediatrics. 2013. – N 1, V. 131.-P. 188-195. 12) Катаргина Л.А., Коголева Л.В. Особенности течения и тактика лечения активных стадий ретинопатии недоношенных на современном этапе // Невские горизонты: материалы юбилейной научной конференции, посвященной 75-летию основания первой в России кафедры детской офтальмологии.– Спб., 2010. – С. 353-357. 13) Isenberg SJ, Abrams C, Hyman PE. Effects of cyclopentolate eyedrops on gastric secretory function in pre-term infants. Ophthalmology 1985; 92(5):698-700. 14) Isenberg S, Everett S. Cardivascular effects of mydriatics in low-birth-weight infants. J Pediatr 1984; 105(1):111-112. 15) Banach MJ, Ferrone PJ, Trese MT. A comparison of dense versus less dense diode laser photocoagulation patterns for threshold retinopathy of prematurity. Ophthalmology 2000; 107(2):324-327. 16) Rezai KA, Eliott D, Ferrone PJ, Kim RW. Near confluent laser photocoagulation for the treatment of threshold retinopathy of prematurity. Arch Ophthalmol 2005; 123(5):621-626* 17) Сайдашева Э.И. Нейропротекция после лазерного лечения ретинопатии недоношенных / Э.И. Сайдашева, О.А. Соловьева, В.А. Любименко // Журнал «Медицинские новости». № 5.= 2009.- С. 15-18. 18) Khavinson VKh, Kuznik BI, Ryzhak GA..Adv Gerontol. 2013;26(1):20-37. Review. Russian. 19) Gopal L, Sharma T, Shanmugam M, et al. Surgery for stage 5 retinopathy of prematurity: the learning curve and evolving technique. Indian J Ophthalmol. 2000;48(2):101–106. 20) Kono T, Oshima K, Fuchino Y. Surgical results and visual outcomes of vitreous surgery for advanced stages of retinopathy of prematurity. Jpn J Ophthalmol. 2000 Nov-Dec;44(6):661-7. 21) Guideline for the Screening and Treatment of Retinopathy of Prematurity. UK Retinopathy of Prematurity Guideline, May 2008. Royal College of Paediatrics and Child Health, Royal College of Ophthalmologists British Association of Perinatal Medicine & BLISS. Available at: 22) http://www.rcpch.ac.uk/system/files/protected/page/ROP Guideline - Jul08 final.pdf
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Шарипова Асель Усенбаевна - кандидат медицинских наук, АО «Казахский научно-исследовательский институт глазных болезней», старший преподаватель г. Алматы.
2) Тулетова Айгерим Серикбаевна - кандидат медицинских наук, директор филиала АО «Казахский научно-исследовательский институт глазных болезней» г. Астана.
3) Байбосынова Аэлита Жапаровна - заведующая отделением микрохирургии глаза КГП на ПХВ «Центра матери и ребенка» г. Усть-Каменогорск.
4) Смагулова Газиза Ажмагиевна - кандидат медицинских наук, доцент заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский государственный медицинский университет им М. Оспанова»
Указание на отсутствие конфликта интересов : нет.
Рецензенты:
Качурина Дилара Радиковна - доктор медицинских наук заведующая отделения неонатологии и хирургии новорожденных РГП на ПХВ «Научный центр педиатрии и детской хирургии».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Диагностический алгоритм
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Ретинопатия недоношенных (от лат. retina – сетчатая оболочка, от греч. pathos – страдание, болезнь) – диагноз, который устанавливается офтальмологом при осмотре новорожденного, появившегося на свет раньше срока. Изначально патологию называли ретролентальной фиброплазией, затем переименовали в ретинопатию недоношенных.

Ретинопатия развивается у недоношенных детей ввиду нарушения процессов формирования сетчатки глаза. Чем раньше родился малыш и чем меньше его масса тела, тем выше риск возникновения заболевания. Наибольший риск развития ретинопатии глаз – у недоношенных детей массой менее 2 кг, рожденных на сроке гестации 34 недели и ранее.
Заболевание встречается у недоношенных детей в каждом пятом случае. Тяжелые формы ретинопатии возникают лишь у 8% детей.
Механизм развития патологии заключается в нарушении формирования сосудов сетчатки: образование новых сосудов приостанавливается, а уже сформированные прорастают в стекловидное тело.

Причины болезни
Болезнь вызвана изменениями газового состава крови, которые возникают в процессе выхаживания недоношенного малыша, а также при наличии повреждающих факторов. К ретинопатии недоношенных предрасполагают:
- выхаживание недоношенного (кислородотерапия; искусственная вентиляция легких);
- гипоксия плода во внутриутробном периоде;
- синдром дыхательных расстройств;
- внутриутробные инфекции;
- осложнения беременности (гестоз, эклампсия);
- травмы при родах;
- септические осложнения;
- анемия;
- избыточное световое воздействие на незрелый орган зрения.
Классификация
Ретинопатия классифицируется по периодам (фазам), стадиям, степеням.

- Активный период – длится до полугода, склонен к самостоятельному регрессу (излечению).
- Регрессивный или рубцовый период – развивается после активного периода, характеризуется формированием рубцов с последующими нарушениями анатомии глаза.
Международная классификация по стадиям:
- I стадия – образование беловатой полосы, разделяющей нормальный участок и пораженный.
- II стадия – образуется вал на месте полосы разделения. Возможно спонтанное улучшение.
- III стадия – начинаются рубцовые изменения, сосуды врастают в стекловидное тело. Появляется риск отслойки сетчатки из-за возникшего натяжения.
- IV стадия – сетчатка начинает отслаиваться сначала на периферии, затем и в центральной области.
- V стадия – полная отслойка сетчатки.
Степени рубцовых изменений:
- 1 степень – минимальные изменения сетчатки. Зрительные функции сохранены, возможны незначительные нарушения.
- 2 степень – смещение центральной части сетчатки в сочетании с дегенеративными изменениями периферических зон.
- 3 степень – происходит смещение и поражение места вхождения зрительного нерва в сетчатку. Дегенеративные изменения поражают центральные зоны сетчатой оболочки.
- 4 степень – грубое рубцевание сетчатки, значительное снижение зрительных функций.
- 5 степень – отслойка сетчатки, слепота.
1 и 2 степени ретинопатии недоношенных могут спонтанно регрессировать, т. е. полностью исчезнуть без каких-либо последствий для зрительных функций.
Течение заболевания может быть постепенным – по стадиям. А может быть молниеносным. Такое течение ретинопатии называют плюс-болезнь.
Симптомы заболевания
Самостоятельно обнаружить симптомы ретинопатии у новорожденных достаточно сложно. Первые три стадии можно выявить только посредством офтальмологического обследования. Явные симптомы появляются на поздних этапах.

Существует несколько косвенных поведенческих признаков, которые позволяют заподозрить патологию:
- Новорожденный рассматривает предметы одним глазом.
- Нарушена фиксация взгляда на предметах.
- Ребенок не видит людей и предметы, которые находятся на небольшом расстоянии.
- Малыш подносит игрушки очень близко к органу зрения.
- Ребенок разрешает прикрыть один глаз, а при закрытии второго – препятствует.
На стадии рубцевания появляются внешние проявления: косоглазие, зрачок становится серым и плохо реагирует на свет.
Диагностика
Обследование недоношенного ребенка на предмет ретинопатии начинается через 3–4 недели после рождения. Если признаков болезни не выявлено, то повторные осмотры проводятся каждые 2 недели. Если выявлены признаки обычного течения болезни, то каждую неделю. Если диагностирована плюс-болезнь, то ребенка осматривают каждые 2 дня.
Основные диагностические методы:
- Осмотр глазного дна методом непрямой офтальмоскопии.
- УЗИ глазных яблок на поздних стадиях ретинопатии.
- ОКТ при подозрении на отслойку сетчатки и для определения степени.
Для диагностики других заболеваний глаз недоношенного малыша могут применяться дополнительные методы обследований (электроретинография, диафаноскопия, исследование ЗВП).
Как лечить ретинопатию недоношенных?
Клинические рекомендации врачей по лечению ретинопатии недоношенных расходятся. Некоторые считают, что оперативное лечение необходимо на всех стадиях болезни, а некоторые считают, что операцию проводят лишь на третьей и последующих стадиях.
Более популярен второй подход. На начальных стадиях назначают медикаментозную терапию, а в случае неэффективности и прогрессирования ретинопатии проводят оперативное вмешательство. Оперативное лечение эффективно только в течение первого года жизни ребенка. Позднее вероятность сохранить зрение стремительно снижается.
Вопрос об операции в каждом случае решается индивидуально.
Смотрите видео о выявлении ретинопатии недоношенных и современном лечении этого недуга.
Консервативное лечение
В лечении ретинопатии недоношенных начальных стадий назначают группы препаратов:
- Антиоксиданты: глазные капли «Эмоксипин», витамины в таблетках «Аскорбиновая кислота», «Витамин E».
- Глюкокортикостероиды в местных формах: «Гидрокортизон», «Дексаметазон».
- Блокаторы образования сосудов: «Авастин», «Луцентис».
- Гемостатический сосудистый препарат: «Дицинон».
Физиотерапия
Эффективность физиотерапевтических методов наблюдается в период регресса заболевания. Применяют:
- электрофорез с лекарственными средствами;
- магнитостимуляцию;
- электростимуляцию.
Хирургическое вмешательство
При лечении ретинопатии недоношенных проводят несколько видов операций. Суть оперативного лечения – оказать воздействие на измененные зоны сетчатки, тем самым препятствовать прогрессированию болезни. Операции:
- лазерная коагуляция;
- криокоагуляция;
- циркулярное пломбирование склеры (экстрасклеральное пломбирование);
- витрэктомия.
При лазерной коагуляции воздействие на сетчатку оказывается за счет лазерного луча. Этот вид операции проходит легче, чем криокоагуляция, безболезненный, реже вызывает послеоперационные осложнения. При криокоагуляции выполняется замораживание холодом (жидким азотом).
На рубцовой стадии выполняется пломбирование склеры, при котором накладывается «заплатка» в месте отслойки сетчатки. Это позволяет прикрепить сетчатку на место.
В случае неэффективности этой операции проводят иссечение стекловидного тела и рубцовых тканей (витрэктомию). Эти два вида операций направлены на уменьшение натяжения сетчатки, что препятствует прогрессированию отслойки.
Осложнения и прогноз
При своевременном и правильном лечении прогноз можно считать благоприятным: удается сохранить зрительные функции органа зрения ребенка.
При поздно начатом лечении, а также молниеносном течении ретинопатии прогноз ухудшается: зрительные функции значительно нарушаются. При отслойке сетчатки возможна полная потеря зрения.
К возможным осложнениям относят:
- нарушения рефракции (миопия, астигматизм);
- катаракта;
- глаукома;
- косоглазие;
- отслойка сетчатки;
- дистрофические изменения зрительного органа.

Профилактика
К профилактическим мерам можно отнести:
- Профилактику преждевременных родов (наблюдение акушера-гинеколога, своевременное лечение патологий беременности, сохраняющая терапия).
- Правильное выхаживание малыша, рожденного раньше срока.
- Регулярный осмотр глаз недоношенного малыша.
- Грамотная тактика лечения, препятствующая прогрессированию и рецидивированию после операции.
Все недоношенные дети подлежат тщательному наблюдению и полному комплексу обследований. Т. к. органы и системы недоношенного малыша не успели сформироваться, необходимо создать условия выхаживания, максимально приближенные к внутриутробному периоду.
Современная медицина научилась выхаживать младенцев весом от 500 г. Преждевременное рождение не проходит бесследно: у недоношенных малышей часто диагностируют разнообразные патологии, в числе которых значительные проблемы со зрением, в частности ретинопатия.
Что такое ретинопатия
Одним из наиболее частых заболеваний преждевременно рождённых детей является ретинопатия недоношенных - патология, связанная с нарушением развития сетчатки. Третий триместр беременности чрезвычайно важен для правильного формирования этого органа, а окончательно он созревает лишь к четвёртому месяцу жизни младенца.
Впервые ретинопатия недоношенных была диагностирована в 1942 году. Тогда заболеванию дали другое название - ретролентальная фиброплазия. С тех пор болезнь тщательно изучалась, однако медики до сих пор не могут разобраться, почему в одних случаях происходит самопроизвольный регресс, а в других - возникают тяжёлые формы ретинопатии.
Формирование кровеносных сосудов сетчатки начинается на 16 неделе беременности и заканчивается к 36–40 неделям.
Сетчатка - это внутренняя светочувствительная поверхность глаза, и от её правильного формирования зависит зрение человекаЕсли ребёнок появляется на свет раньше срока, велик риск того, что сетчатка его глаз будет недоразвитой, то есть в ней будут отсутствовать необходимые сосуды. При этом ретинопатия возникает не сразу: на протяжении примерно месяца после рождения организм будет стараться восстановиться. Однако сформированные им сосуды могут быть слишком хрупкими, а разрыв их стенок приводит к кровоизлияниям и отслоению сетчатки.
По статистике, ретинопатия недоношенных настигает каждого пятого младенца, родившегося раньше срока. Причём 8% детей страдают тяжёлыми формами болезни.
Классификация патологии
В зависимости от тяжести заболевания различают 5 стадий развития ретинопатии.
- I стадия: сосудистые нарушения пока минимальны, но на границе, разделяющей нормально сформированную сетчатку и зону без сосудов, появляется тонкая белая линия.
- II стадия: на месте белой линии образуется возвышение (вал или гребень), однако процесс может самопроизвольно повернуть вспять, и зрение восстановится без каких-либо последствий.
- III стадия: сосуды, образующиеся в гребне, начинают расти внутрь и врастать в стекловидное тело глазного яблока. Именно на этой стадии решается вопрос об операции, причём часто её приходится проводить в экстренном порядке, поскольку на следующем этапе болезни в глазах происходят необратимые изменения.
- IV стадия: начинается процесс отслойки сетчатки в результате перерождения хрусталика глаза и рубцевания тканей. Если срочно не провести операцию, пациенту грозит слепота.
- V стадия: полная отслойка сетчатки и потеря зрения.
 Чаще всего болезнь проходит все 5 стадий, но иногда она осложняется ускоренным и агрессивным течением
Чаще всего болезнь проходит все 5 стадий, но иногда она осложняется ускоренным и агрессивным течением Первые 3 стадии считаются активной фазой болезни, тогда как последние 2 - рубцовой. Если патологию вовремя диагностировать и предпринять необходимые меры по лечению, её прогрессирование прекращается, а ретинопатия переходит на стадию регресса.
В 60–80% случаев у детей до года происходит самопроизвольное обратное развитие заболевания, которое заканчивается полным либо частичным регрессом. При этом у 55–60% младенцев зрение полностью восстанавливается: во время обследования глазного дна не обнаруживается никаких изменений.
Если заболевание протекает по классическому сценарию, его «дебют» припадает на 4 неделю жизни и зрение ухудшается постепенно, проходя все 5 стадий. Как правило, пороговая III стадия, при которой обычно назначается операция, начинается к 3–4 месяцу жизни. О том, что болезнь самопроизвольно перетекает в стадию регресса, становится известно к полугоду. Если же этого не произошло и не было вовремя начато лечение, к годовалому возрасту патология перетекает в рубцовые фазы.
 На IV и V стадиях заболевания происходит отслойка сетчатки, которая может привести к слепоте
На IV и V стадиях заболевания происходит отслойка сетчатки, которая может привести к слепоте В 25% случаев ретинопатия недоношенных развивается нетипично. Выделяют следующие формы атипичной ретинопатии недоношенных:
- «пре-плюс»-болезнь - состояние повышенной сосудистой активности, предшествующее перетеканию в «плюс»-болезнь;
- «плюс»-болезнь - осложнённое и ускоренное течение активной фазы ретинопатии;
- задняя агрессивная ретинопатия недоношенных - самая опасная и быстро прогрессирующая форма с неблагоприятным прогнозом.
Согласно статистике, при задней агрессивной ретинопатии недоношенных вероятность сохранения зрения после операции не превышает 45%.
Причины возникновения
Долгое время врачи были уверены, что ретинопатия недоношенных возникает на этапе выхаживания из-за высоких концентраций кислорода в кувезах. Обменные процессы в сетчатке протекают в результате расщепления глюкозы - гликолиза. Под воздействием избытка кислорода этот процесс угнетается, вследствие чего сетчатка заменяется рубцовой и соединительной тканью.
Самый высокий процент заболеваемости ретинопатией недоношенных наблюдается в странах с развитой медициной. Передовые технологии позволяют давать шанс на жизнь детям, родившимся намного раньше срока, однако сохранить зрение удаётся далеко не всем из них.
Сегодня учёные выяснили, что избыток кислорода - далеко не единственная причина возникновения ретинопатии. Это заболевание могут спровоцировать следующие факторы:
- внутриутробные инфекции;
- наличие у матери тяжёлых патологий и хронических воспалительных заболеваний;
- осложнения беременности и родов: гипоксия, кровоизлияние, кровотечение при родах и т. д.;
- генетическая предрасположенность;
- патологии развития плода;
- воздействие света на незрелую сетчатку.
На детей, рождённых раньше срока, влияют сразу несколько факторов: у многих из них встречаются патологии развития либо внутриутробные инфекции, во время родов часто происходит гипоксия, а недостаточно сформированные органы, в том числе сетчатка глаз, лишь усугубляют ситуацию.
 Выхаживание в кувезе - весомая, но отнюдь не единственная причина развития ретинопатии недоношенных
Выхаживание в кувезе - весомая, но отнюдь не единственная причина развития ретинопатии недоношенных Имеет значение и то, в каких условиях будут развиваться органы зрения у родившегося младенца. Сосуды сетчатки должны формироваться внутриутробно, при отсутствии света и кислорода. Под воздействием воздуха, солнечных лучей, искусственного освещения и других факторов сосуды формируются совсем не так, как это происходило бы в естественных условиях: они вырастают ломкими и непрочными, что приводит к проблемам со зрением.
Исходя из этого основную группу риска составляют:
- младенцы, родившиеся намного раньше срока (до 32 недель гестации);
- имеющие при рождении слишком малый вес (менее 1,5 кг);
- дети с нарушениями развития кровеносной, дыхательной и нервной систем;
- малыши, находившиеся на искусственной вентиляции лёгких более 3 дней и получавшие кислородотерапию более месяца.
 Недоношенные малыши больше всего рискуют заболеть ретинопатией
Недоношенные малыши больше всего рискуют заболеть ретинопатией Родители детей из группы риска должны очень внимательно относиться к здоровью малышей и вовремя консультироваться со специалистами, даже при отсутствии видимых тревожных симптомов.
Симптомы и признаки
Поставить окончательный диагноз может только врач, однако внимательные родители способны вовремя распознать симптомы формирующейся ретинопатии и обратиться к специалистам для проведения обследования. Однако стоит учитывать, что зрение формируется постепенно, поэтому не стоит рассматривать обычную младенческую дальнозоркость как патологию. Также не следует требовать от новорождённого навыка слежения за предметами или впадать в панику, заметив небольшое , которое со временем самостоятельно пройдёт.
Начинать беспокоиться нужно в следующих случаях:
- Ребёнок подносит игрушки слишком близко к глазам.
- Малыш не замечает людей, находящихся в метре и далее от него.
- Младенец не видит крупные предметы, расположенные вдалеке.
- Неожиданно возникает косоглазие, которого раньше не было.
- Ребёнок пытается рассматривать всё только одним глазом.
- Один глаз малыша постоянно моргает.
- Младенец спокойно относится к принудительному закрыванию одного глаза, но протестует, когда ему прикрывают второй.
 Внезапно развившееся у ребёнка косоглазие может быть симптомом ретинопатии недоношенных
Внезапно развившееся у ребёнка косоглазие может быть симптомом ретинопатии недоношенных Если болезнь не выявлена вовремя, с её прогрессированием симптомы будут лишь усугубляться. При развитии ретинопатии до рубцовых стадий не заметить ухудшения зрения будет уже невозможно.
Признаки ретинопатии недоношенных в зависимости от стадии болезни - таблица
Диагностика заболевания
Выявить ретинопатию недоношенных может только врач-офтальмолог. При осмотре в глаза закапывается лекарство, расширяющее зрачки (атропин), веки фиксируются специальными детскими расширителями, после чего проводится диагностика с использованием аппарата бинокулярной офтальмоскопии. В отдельных случаях могут понадобиться дополнительные исследования:
- электроретинография;
- ультразвуковое исследование глаз;
- регистрация зрительных вызванных потенциалов.
 Заболевание диагностируют путём проведения офтальмоскопии, а также с помощью других аппаратных методов
Заболевание диагностируют путём проведения офтальмоскопии, а также с помощью других аппаратных методов Диагностику недоношенных детей следует проводить каждые 2 недели начиная с четырёхнедельного возраста - до тех пор, пока врач не будет уверен в том, что все сосуды сформировались правильно. При выявлении ретинопатии обследования совершаются со строгой периодичностью:
- каждую неделю при активной форме болезни;
- каждые 3 дня при «плюс»-болезни и задней агрессивной форме;
- каждые 6–12 месяцев при регрессе заболевания - до 18 лет (для исключения осложнений ретинопатии в подростковом возрасте);
- каждые 12 месяцев, если имеют место рецидивы болезни.
Важно! Распознать ретинопатию на начальных стадиях довольно сложно, поэтому недоношенным детям, находящимся в группе риска, рекомендуется регулярно проходить профилактические осмотры у специалистов.
Неукоснительное соблюдение сроков осмотра позволяет вовремя выявлять ухудшения состояния и предотвращать активное развитие болезни, что часто спасает зрение маленьким пациентам.
Лечение
Первые 2 стадии ретинопатии недоношенных лечения не требуют: необходим лишь регулярный контроль офтальмолога. В большинстве случаев заболевание самостоятельно регрессирует, если же оно переходит в третью стадию, ребёнок нуждается в помощи врачей. Терапия может совершаться тремя способами.
- Консервативный - применение антиоксидантных, ангиопротекторных, кортикостероидных препаратов, а также витаминов.
- Хирургический - коррекция состояния операционным путём.
- Альтернативный - малоизученная на сегодняшний день транскраниальная магнитотерапия.
Первый и последний методы используются в медицинской практике довольно редко. Чаще всего пациент направляется на операцию. При третьей стадии ретинопатии проводят криохирургическую или лазерную коагуляцию сетчатки. Суть криокоагуляции состоит в замораживании жидким азотом той части сетчатки, в которой не образовались сосуды. При этом прекращается формирование рубцовой ткани, болезнь регрессирует. Обычно процедура проводится под наркозом, что связано с риском нарушения дыхания и сердечной деятельности, поэтому офтальмологи предпочитают лазерную коагуляцию - безболезненный метод с минимальными побочными эффектами, в результате которого в проблемной зоне сетчатки создаётся рубец, препятствующий разрастанию сосудов.
Если болезнь перешла в рубцовую фазу и достигла IV стадии, совершается склеропломбировка - механическое совмещение сетчатки с местом отслойки. В случае удачной операции зрение существенно улучшается. Если же метод оказалась неэффективным, проводится витрэктомия, во время которой удаляются рубцовая ткань, стекловидное тело или его части, а при необходимости - хрусталик глаза. В тяжёлых случаях может понадобиться второй этап хирургического вмешательства, а также дальнейшее проведение лазерной коагуляции.
Если лазерная или криохирургическая коагуляция была проведена в течение 1–2 дней после диагностики, эффективность операции достигает 50–80%. Скорость оперативного вмешательства важна и в случае витрэктомии: чем раньше будет совершена процедура, тем больше вероятность сохранения зрения.
Все операции эффективны лишь на первом году жизни ребёнка. В дальнейшем их проведение вряд ли поможет повысить остроту зрения и создать условия для нормального роста глаз.
Возможные осложнения и последствия у детей
После операции, даже если удалось почти полностью сохранить зрение, существует вероятность развития осложнений. В процессе роста и развития ребёнка может сформироваться:
- близорукость;
- астигматизм;
- косоглазие;
- глаукома;
- отслоение сетчатки;
- дистрофия глаза.
Профилактика
Чтобы предотвратить развитие осложнений, нужно не пропускать офтальмологические осмотры, а при обнаружении малейших изменений - проходить соответствующее лечение.
Профилактика первичного развития болезни аналогична:
- своевременные обследования у офтальмолога;
- пристальное внимание к здоровью глаз недоношенных детей;
- здоровый образ жизни матери во время беременности.
Если после рождения ребёнка возникает необходимость в оксигенотерапии, необходимо при этом контролировать насыщение кислородом гемоглобина крови и не допускать превышения допустимой концентрации.
Причины, факторы риска и терапия заболевания - видео
Ретинопатия недоношенных - заболевание серьёзное и распространённое. Несмотря на большой процент самопроизвольно выздоравливающих детей, болезнь нужно строго контролировать. Здоровье глаз малышей, родившихся раньше срока, во многом зависит от скорости реакции родителей: чем раньше им удастся распознать патологию, тем эффективнее окажется лечение, тем больше будет у ребёнка шансов обрести полноценное зрение.
К сожалению, почти каждый пятый недоношенный ребенок страдает заболеванием глаз - ретинопатией недоношенных (РН), и 8% из них - тяжелыми формами.
Ретинопатия недоношенных - это заболевание глаз, возникающее вследствие нарушения развития сетчатки (светочувствительной области глаза) у недоношенных малышей. Заболевание может привести к полной потере зрения.
Причины
В 1951 году была установлена связь между нарушением роста сосудов и высокой концентрацией кислорода в кювезах. В сетчатке обменные процессы осуществляются не посредством дыхания, а гликолиза - это означает, что источником энергии служит расщепление глюкозы, протекающее без потребления кислорода. Под воздействием кислорода гликолиз угнетается, и сетчатка гибнет, заменяясь соединительной и рубцовой тканью. Поэтому относительно недавно единственной причиной ретинопатии недоношенных считалась высокая концентрация кислорода в инкубаторах. Однако ограничение его использования после этого открытия хотя и привело к снижению частоты заболевания, но повлияло на рост смертности от респираторного дистресс-синдрома и на количество тяжелых последствий гипоксии у выживших.
В настоящее время считается, что ретинопатия недоношенных - это мультифакториальное заболевание, то есть оно может возникнуть под действием многих факторов. К группе риска по возникновению ретинопатии относятся недоношенные дети с массой тела при рождении менее 2000 грамм и сроком гестации до 34 недель. Причем риск значительно увеличивается при проведении искусственной вентиляции легких более 3-х дней и кислородотерапии более 1 месяца.
К числу дополнительных факторов риска относят:
- тяжелые внутриутробные инфекции;
- гипоксия (ишемия) мозга, кровоизлияния в мозг возникшие в результате осложнений беременности и родов.
- Одним из важных факторов, возможно влияющим на развитие РН, является световое воздействие на незрелую сетчатку, так как в естественных условиях образование сосудов сетчатки завершается внутриутробно, при отсутствии света. Недоношенный ребенок попадает в условия избыточной освещенности.
- Существует теория о генетической предрасположенности к заболеванию.
Что происходит?
В основе болезни ретинопатии недоношенных лежит незавершенность формирования глазного яблока, сетчатки и ее сосудистой системы. Васкуляризация (формирование сосудов) сетчатки плода начинается на 16 неделе беременности - от центра диска зрительного нерва к периферии - и заканчивается к моменту рождения доношенного ребенка. Соответственно, чем раньше родился ребенок, тем меньше площадь сетчатки, покрытая сосудами, и более обширные бессосудистые, или аваскулярные зоны. У 7-месячного плода - концентрическое недоразвитие сосудов сетчатки: ее центральный отдел кровоснабжается, а на периферии кровеносные сосуды отсутствуют. После рождения у недоношенного ребенка на процесс образования сосудов действуют различные патологические факторы - внешняя среда, свет, кислород, которые могут привести к развитию ретинопатии.
Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов, прорастание их непосредственно внутрь глаза в стекловидное тело. Вслед за этим начинается новообразование соединительной ткани за хрусталиком, которое вызывает натяжение и отслойку сетчатки.
Начало заболевания приходится на 4-ю неделю жизни, а пик - на 8-ю (время рождения доношенного ребенка). Заболевание поражает обычно оба глаза, но на одном может быть выражено в большей степени.
Классификация
Ретинопатию недоношенных классифицируют:
по локализации патологического процесса (по отношению к зрительному нерву);
по распространенности поражения. Окружность глаза можно разделить, как циферблат, - на 24 часа. Распространенность ретинопатии определяется по количеству пораженных «часов».
по стадии. Ретинопатия недоношенных - прогрессирующее заболевание. Начинается оно постепенно, обычно на 4-10-й неделе жизни, и может прогрессировать быстро или медленно от 1-й до 5-й стадии. 3 стадия носит название «пороговой» и служит показанием для проведения коагуляции сетчатки. 5 стадия характеризуется тотальной отслойкой сетчатки и полной потерей зрения. ;
по активности течения: активную (острую) и рубцовую фазы.
У 60-80% детей развивается самопроизвольный регресс заболевания, причем в 55-60% без остаточных изменений на глазном дне. В остальных случаях заболевание протекает более тяжело и прогрессирует до рубцовых стадий.
В 75% случаев РН течет по “классическому” типу проходя последовательно все 5 стадий, однако различают также такую форму ретинопатии как “плюс”-болезнь (или Rush-болезнь, молниеносная РН), характеризующуюся быстрым, злокачественным течением.
Ретинопатия недоношенных часто сопровождается развитием осложнений :
- близорукостью (миопией) и астигматизмом;
- косоглазием и амблиопией («ленивый глаз»);
- глаукомой;
- катарактой;
- отслойкой сетчатки. Она может возникнуть в подростковом возрасте как результат растягивания рубцовой ткани при интенсивном росте глазного яблока.
Диагностика
Обследование недоношенного ребенка на ретинопатию начинают проводить, начиная с 32-34 недели развития (обычно через 3-4 недели после рождения). Далее офтальмологи осматривают младенца каждые 2 недели вплоть до завершения васкуляризации (образования сосудов сетчатки). При появлении первых признаков ретинопатии осмотр проводят еженедельно до полного регресса заболевания или стихания активности процесса. При “плюс”-болезни – 1 раз в 3 дня.
Обследование глазного дна проводят с помощью непрямой бинокулярной офтальмоскопии . Осмотр проводят с обязательным расширением зрачка (с закапыванием атропина) и применением специальных детских векорасширителей. Первое обследование обычно проводится в отделении интенсивной терапии новорожденных под контролем мониторов.
Дополнительно для диагностики и контроля за эффективностью лечения применяют ультразвуковое исследование глаз . Для проведения дифференциальной диагностики между ретинопатией и другими заболеваниями, вызывающими нарушение функции зрительного анализатора у недоношенных детей – частичной атрофией зрительного нерва, аномалиями развития зрительного нерва и др. применяют регистрацию зрительных вызванных потенциалов (ЗВП), электроретинограмму (ЭРГ).
В случае регресса ретинопатии новорожденных ребенка следует обследовать у офтальмолога один раз в 6-12 месяцев вплоть до 18 лет - на предмет исключения сопутствующих ретинопатии осложнений (в частности, отслойки сетчатки в подростковом возрасте).
Лечение
Лечение 3 стадии ретинопатии («пороговой») проводится с помощью лазеркоагуляции либо криокоагуляции аваскулярной (бессосудистой) зоны сетчатки, причем вмешательство должно быть проведено не позднее 72 часов от момента ее констатации. На более поздних стадиях применяется хирургическое лечение - циркулярное пломбирование склеры и транцилиарная витрэктомия.
Криокоагуляцию чаще проводят под наркозом, реже - под местной анестезией. Техника ее заключается в замораживании аваскулярной (бессосудистой) части сетчатки. В случае успеха процедуры (то есть в 50-80% случаев) прекращается развитие рубцовой ткани и патологический процесс останавливается. В тоже время процедура сопряжена с определенным риском - может возникнуть падение сердечной деятельности и нарушение дыхания. Поэтому во время проведения криокоагуляции необходим постоянный мониторинг больного. По завершении процедуры вокруг глаз ребенка появляются отеки, гематомы, покраснения, которые проходят в течение недели.
Большинство офтальмологов в настоящее время отдают предпочтение лазеркоагуляции бессосудистой сетчатки (так называемой транспупиллярной лазеркоагуляции), поскольку она менее травматична, более эффективна, дает меньшее количество побочных реакций, и позволяет точнее контроливать процесс вмешательства. Другие преимущества лазерной коагуляции:
- процедура безболезненна, поэтому нет необходимости в обезболивании ребенка;
- после процедуры практически отсутствует отек ткани;
- воздействие на сердечную и дыхательную системы минимально.
При неэффективности криотерапии и лазера, прогрессировании отслойки или переходе ретинопатии из 3-й в 4-ю и 5-ю стадии на помощь приходит хирургия.
Хирургическая техника, именуемая склеропломбировкой (циркулярное пломбирование склеры) , достаточно эффективна при лечении отслойки сетчатки, особенно если отслойка небольшая. При склеропломбировке с внешней стороны глаза вставляется «заплатка» в месте отслойки и подтягивание ее до тех пор, пока сетчатка не соприкоснется с местом отслойки. Исследования показали, что данная методика хороша даже на последних стадиях. Зрение, после удачной склеропломбировки улучшается значительно. При неудаче склеропломбировки или при невозможности ее проведения применяется витрэктомия.
Витрэктомия («витреум» - стекловидное тело, «эктомия» - удаление) - это хирургическая операция, цель которой - удаление измененного стекловидного тела и рубцовой ткани с поверхности сетчатки для устранения ее натяжения и отслоения. В случае частичной отслойки сетчатки операция дает шанс сохранить зрение. В случае полной отслойки - прогноз неблагоприятный.

